Лучевая терапия при онкологии поджелудочной железы последствия и жизнь после
Обновлено: 02.07.2024
Лучевая терапия играет важнейшую роль в лечении злокачественных новообразований различной локализации.
Лучевая терапия играет важнейшую роль в лечении злокачественных новообразований различной локализации. Она может использоваться как полностью самостоятельный метод или в комплексе с хирургическим лечением и химиотерапией.
Ионизирующее излучение — это энергия, которая высвобождается атомами веществ в виде элементарных частиц или электромагнитных волн. Мы сталкиваемся с этим явлением ежедневно, поскольку существует естественный радиационный фон, источниками которого являются десятки радиоактивных элементов, находящихся в почве, воде и воздухе.
Помимо естественного излучения человек периодически сталкивается с искусственным. Пример такого воздействия — это флюорография, которую необходимо проходить ежегодно. Повреждающее действие, которое радиация может оказывать на биологические ткани, используется в радиотерапии злокачественных новообразований.
Воздействие на биологические ткани
Когда ионизирующее излучение проникает в клетку, оно вызывает разрыв химических связей в веществах, в результате чего клеточные структуры перестают правильно выполнять свою работу. В клетке нет структур, которые устойчивы к радиации, хотя их восприимчивость к ней отличается, а выраженность изменений зависит от дозы облучения.
Одной из ведущих причин гибели клетки является повреждение генетического аппарата. В одних случаях клетка погибает сразу, в других пытается восстановиться, но повреждение ДНК приводит к тому, что ее потомство после нескольких циклов деления также погибает. Впрочем, если доза облучения оказалась недостаточной для выраженных изменений, клетка полностью восстанавливается спустя 2-6 часов.
Наиболее чувствительны к воздействию радиации те клетки, что находятся в процессе деления. Это позволяет применять радиотерапию в лечении онкологических заболеваний: растущие клетки опухоли более подвержены губительному влиянию облучения, чем здоровые ткани.
Большинство злокачественных новообразований обладают высокой чувствительностью к воздействию радиации, поэтому в странах с развитой медициной более половины онкобольных проходят курс лечения лучевой терапией на том или ином этапе. Процент таких пациентов постепенно увеличивается, поскольку современная медицина позволяет реализовать главный принцип радиотерапии — подать большую дозу облучения в опухоль, предохраняя от повреждения здоровые ткани. Новые методики дистанционной радиотерапии значительно снижают лучевую нагрузку на пациента, обеспечивая лучшую переносимость лечения. Оградить здоровые ткани от ионизирующего облучения на 100% невозможно. Поэтому у некоторых пациентов возможно возникновение тех или иных осложнений после лучевой терапии.
Осложнения после лучевой терапии
При проведении радиотерапии могут возникнуть общая лучевая реакция и местные изменения в облучаемой области.
Общая лучевая реакция
Речь идет об общей лучевой реакции на излучение. Она возникает не только вследствие повреждающего действия радиации, но и в результате интоксикации организма продуктами распада опухоли. Тяжесть реакции зависит от дозы полученной радиации и от того, какие технологии применялись при лечении.
В большинстве случаев общая лучевая реакция выражена слабо и не требует перерыва в проведении лучевой терапии или ее отмены. Основными клиническими проявлениями могут быть:
- Головная боль,
- головокружение,
- утомление,
- раздражительность,
- небольшая тошнота.
Симптомы общей лучевой реакции исчезают самостоятельно вскоре после облучения — в течение 2-4 недель.
Однако, в системе Томотерапии, при применении запатентованной технологии формирования луча, негативные побочные эффекты встречаются значительно реже, чем при применении общей лучевой терапии.
Местные лучевые осложнения
Местные реакции могут быть ранними (до 3 месяцев после облучения) и поздними (спустя много месяцев и даже лет). Их клиническая картина весьма разнообразна и зависит в первую очередь от того, какие ткани подверглись облучению:
Покраснения, радиодерматит, лучевые язвы, выпадение волос.
Язвенные изменения, воспаление гортани, глотки, нарушение слюноотделения.
Органы брюшной полости и малого таза
Лучевое повреждение с воспалением облученных сегментов и соответствующей симптоматикой: расстройство стула, ложные позывы к дефекации, дискомфорт в животе.
Органы грудной клетки
Лучевая пневмония (одышка, кашель), воспаление пищевода (дискомфорт и болезненность при прохождении пищи), перикарда.
Спинной и головной мозг
Воспалительные изменения нервной ткани.
Задержка роста костей и остеопороз.
В системе Томотерапия используется технология, минимизирующая воздействие радиации на окружающие опухоль здоровые органы и ткани, благодаря чему лечение переносится комфортно и повышается качество жизни пациента.
Абсолютное большинство представленных нарушений носит временный характер и поддается коррекции. Для предупреждения многих осложнений достаточно придерживаться несложных правил по восстановлению.
Восстановление после лучевой терапии
Для профилактики общей лучевой реакции и быстрого устранения ее проявлений пациенту рекомендуют богатое витаминами питание, достаточное потребление жидкости, ежедневные прогулки на свежем воздухе. При необходимости врач может назначить лекарственные препараты, например, противовоспалительные средства или стимуляторы кроветворения.
Коррекция местных изменений зависит от симптомов конкретного осложнения. Так, при поражении кожи назначают общеукрепляющую терапию и местные средства противовоспалительного и рассасывающего действия.
Как при проведении лучевой терапии, так и после нее, следует уделять внимание правильному питанию. Вот основные рекомендации, которые применимы к большинству пациентов, однако следует обсудить это со своим доктором:
- Снизьте потребление тугоплавких жиров, которые содержатся в свинине, жирной говядине, сливочном масле. Большую часть мясных продуктов должны составлять рыба и курица.
- Готовьте пищу на растительных жирах. Желательно совсем отказаться от жаренной пищи.
- Избегайте копченых и консервированных продуктов.
- Снизьте потребление соли. Лучше отказаться от обычной поваренной соли, перейдя на минерализованную соль крупного помола.
- Выбирайте молоко пониженной жирности, включайте в рацион творог.
- Воду из под крана, которая используется для приготовления чаев, пропускайте через очищающий фильтр.
- Откажитесь от алкогольных напитков, и особенно высокоградусных.
При облучении головы и шеи могут наблюдаться сухость во рту, небольшие боли при приеме пищи, першение в горле. Чтобы смягчить эти последствия исключите из рациона все соленое, острое или кислое. Принимайте хорошо измельченную пищу с низким содержанием жиров, приготовленную на пару или вареную. Питайтесь чаще, небольшими порциями. Пейте больше жидкости, свежеприготовленные соки, но откажитесь от соков из цитрусовых. Пища должна быть комнатной температуры, чтобы в меньшей степени раздражать слизистые оболочки.
Облучение органов брюшной полости и малого таза иногда сопровождается тошнотой и рвотой, жидким стулом, потерей аппетита. В таких случаях полностью приемлемы все предыдущие рекомендации. При возникновении поноса можно исключить молочные продукты. Рекомендованы овощные супы на слабом мясном бульоне, обязательно протертые каши, кисели, картофельное и овощное пюре, паровые котлеты или из нежирного мяса, отварная рыба, свежий творог, хлеб из пшеничной муки, яйцо.
Сбалансированная диета поможет легче перенести лечение и предупредить потерю веса. Соблюдайте назначения врача, помните, что лучевая терапия поможет вам избавиться от заболевания. Современные методы лучевого лечения во многом лишены недостатков классической дистанционной радиотерапии, поскольку в них используются технологии, позволяющие уменьшить объем общего облучения, минимизируя его воздействие на здоровые ткани.
Пациенты, проходящие лечение на системе Томотерапии, подвержены меньшему количеству побочных эффектов по сравнению с пациентами, получающими обычную лучевую терапию. Лечение хорошо переносится в амбулаторных условиях.

Заболеваемость раком поджелудочной железы постепенно растет. Больше всего пациентов среди мужчин 50-60 лет. Каждый год от этой болезни умирает около 25 тыс. человек. Хирургические методы лечения становятся более стандартизированными, что уменьшает вероятность развития осложнений и увеличивает резектабельность. Но у большинства пациентов определяется неоперабельная опухоль или метастатическая болезнь, что требует проведение паллиативного лечения.
![Лечение рака поджелудочной железы]()
Клинические проявления
Симптомы рака поджелудочной железы различны и зависят от:
- величины злокачественной опухоли;
- длительности течения заболевания;
- области локализации ракового узла (тело, головка, хвост железы);
- первоначального места развития (ацинозная часть, эпителий панкреатических протоков и пр.);
- отношения новообразования к близлежащим органам.
При малых размерах ракового узла симптомы практически полностью отсутствуют. С увеличением размеров опухоли клинические проявления становятся более выраженными. Чаще всего наблюдаются боли в верхней части живота, раковая кахексия при быстром похудении, механическая желтуха и диспепсические явления (отрыжка, тошнота, анорексия, рвота). Также для рака поджелудочной железы характерно увеличение печени, асцит, множественные тромбозы, глюкозурия, кишечное или желудочное кровотечение.
Причины
Заболеваемость имеет связь со следующими предрасполагающими факторами:
- сахарный диабет;
- табакокурение;
- воздействие асбеста;
- хронический алкоголизм;
- панкреатит и холецистит хронического типа;
- включение в рацион жирной и острой пищи.
Риски развития злокачественного образования существенно повышаются у больных с наследственной предрасположенностью к панкреатиту.
Методы диагностики
Использование скрининговых исследований при опухоли поджелудочной железы не оправдано для определения заболеваний на ранних стадиях. Это обусловлено тем, что образования, доступные для данного метода диагностики, уже инкурабельны, т. е. излечение заболевания в этом случае уже невозможно.
Методы неинвазивной диагностики:
- УЗИ и КТ – позволяют выявить образования размером от 2 до 3 см.
- Рентгенография верхнего отдела ЖКТ – проводится при больших новообразованиях, смещающих двенадцатиперстную кишку.
Инвазивная диагностика подразумевает проведение чрескожную аспирационную биопсию под контролем КТ или УЗИ – для определения злокачественности. Также проводится эндоскопическая холангиопанкреатография с использованием рентгеноконтрастного вещества.
Методы лечения в клинике «Медскан»
Единственный вариант лечения рака поджелудочной железы – резекция опухоли. Операция оказывает ключевое значение на дальнейшее течение заболевания.
Особенности хирургического лечения:
- Проведение предоперационной билиарной декомпрессии. Использование пластикового или металлического стента минимизирует риски осложнений и летальности после операции.
- Инфильтрация воротной и брыжеечной вены больше не оказывает влияния на резектабельность.
- На выбор метода операции влияет локализация и распространение опухоли.
При условно резектабельном раке назначается неоадъювантная терапия с целью снижения стадии болезни и для обеспечения возможности удалении опухоли. Оценка возможностей зависит от опыта хирургов, рентгенологов и гастроэнтерологов.
Прогноз при операбельных опухолях поджелудочной железы крайне неблагоприятен. Полное излечение – редкость. В запущенных случаях большая часть пациентов умирает на протяжении 5 лет после операции. Именно поэтому так важна своевременность обращения к врачу.

На долю рака поджелудочной железы приходится 3% от общего числа злокачественных опухолей. Но данное заболевание находится на 5-м месте по смертности от рака. При нерезектабельных опухолях медиана жизни больного составляет не более 4 месяцев. В 80% случаев рак поджелудочной железы представлен аденокарциномой. Химиотерапия при раке поджелудочной железы обладает недостаточной эффективностью, т. к. диагностируется опухоль уже на поздних стадиях прогрессирования. В 90% случаев на момент постановки диагноза у пациентов уже развивается диссеминированный процесс, при котором операция невозможна.
О химиотерапии
Особенности химиотерапии при раке поджелудочной железы
Противоопухолевые препараты назначаются при местнораспространенном процессе в сочетании с лучевой терапией. Если речь идет о метастазировании, то химиотерапия в данном случае является единственным эффективным методом остановки прогрессирования заболевания.
Злокачественная опухоль, локализующаяся в поджелудочной железе, отличается низкой чувствительностью к противоопухолевым средствам. По этой причине не существует стандартов паллиативного лечения рака поджелудочной железы.
На 2-й стадии прогрессирования рака поджелудочной железы лечение включает комбинацию хирургического вмешательства и химиотерапию. При 3-й стадии противоопухолевые средства назначаются для уничтожения метастазов, распространяющихся по организму. На 4-й стадии возможна только поддерживающая терапия, которая не преследует цели достижения ремиссии, а направлена исключительно на улучшение качества жизни.

Процесс химиотерапии
Для введения противоопухолевых средств пациенту устанавливается центральный венозный порт и организуется двухсуточная инфузия препаратов. При возникновении осложнений организуется незамедлительное сопроводительное лечение. Многие пациенты, которые лечатся гемцитабином и nab-паклитакселом, могут рассчитывать на амбулаторное ведение. В остальных случаях рекомендовано стационарное наблюдение.
Противоопухолевые препараты при раке поджелудочной железы назначаются с разными целями:
- Адъювантная терапия – для уменьшения размера злокачественного новообразования перед проведением хирургического вмешательства.
- Неоадъювантная терапия – назначается после операции с целью снижения риска рецидива.
- В качестве основного метода лечения – при опухолях, которые являются неоперабельными. Химиотерапия в этом случае используется не для того, чтобы достичь ремиссии, а для сдерживания прогрессирования злокачественного процесса.
Назначают преимущественно противоопухолевые препараты, разработанные на основе оксалиплатина, гемцитабина, цисплатина, иринотекана, 5-фторурацила и капецитабина. Для повышения эффективности химиотерапии назначается комбинация из 2-х препаратов, обладающих различными механизмами действия. Для ослабленных больных допустимо назначение только одного противоопухолевого средства, что позволяет снизить риск развития побочных реакций.
Лимитирующий фактор назначения комбинированных режимов химиотерапии при раке поджелудочной железы является токсичность используемых препаратов. Для выбора наиболее эффективной и безопасной тактики лечения требуется проведение индивидуальной оценки лабораторных и клинических показателей пациента.
Возможности использования индивидуального подхода к лекарственному лечению, основанному на биомаркерах, распространяются только на небольшое число случаев рака поджелудочной железы. Для остальных пациентов выбор противоопухолевых препаратов основывается на оценке риска осложнений и на объективном статусе.
Сколько курсов проводят
Проведение курса химиотерапии при раке поджелудочной железы подразумевает регулярное посещение онколога. Обязательно пациент направляется на диагностику, чтобы оценить результативность лечебного процесса и определить эффективность используемых противоопухолевых средств. Также осуществляется контроль состояния больного.
Длительность курса химиотерапии определяется количеством циклов, предполагающих введение определенной комбинации противоопухолевых средств. Циклом считается 2-х недельный пероральный прием капецитабина, 5-разовое введение винорелбина или комбинация доксорубицина и паклитаксела (однократно). Несколько подобных циклов составляют курс или одну линию химиотерапии.
Оптимальную длительность курса химиотерапии с количеством циклов определяют на основании результатов проведенных клинических исследований. Среди основополагающих критериев следует выделить процент наилучших результатов и кумулятивный эффект (накопление токсичности).
Химиотерапия длится до тех пор, пока есть надежда на уменьшение раковой опухоли. О пользе лечения также свидетельствует стабилизация злокачественного процесса, что подтверждается уничтожением популяции клеток, чувствительных к цитостатикам. Если на фоне приема противоопухолевых средств отмечается прогрессирование злокачественной опухоли, то речь идет о недостаточной эффективности терапии. В таком случае требуется замена комбинации лекарств.
Самая результативная комбинация противоопухолевых средств – стандартная, которая предлагается для первого применения. Если такое лечение неэффективно, тогда применяется вторая схема лечения, которая является более агрессивной. По такому же принципу назначается «третья линия» химиотерапии.
Побочные эффекты химиопрепаратов
Противоопухолевые средства, которые назначаются для лечения рака поджелудочной железы, оказывают воздействие не только на злокачественные клеточные структуры, но и на здоровые клетки в организме, которые быстро делятся. По этой причине химиотерапия чревата развитием серьезных побочных реакций:
- снижение лейкоцитарного уровня, что приводит к ослаблению иммунной защиты;
- уменьшение количества красных кровяных телец, сопровождаемое появлением чувства усталости и одышки;
- снижение количества тромбоцитов в крови, что чревато кровотечениями.
У больного, проходящего курс химиотерапии, может ухудшиться аппетит, появиться тошнота и рвота. Не исключены дисфункции желудочно-кишечного тракта (диарея, запор). На стопах и ладонях может покраснеть кожный покров. Возможно нарушение репродуктивных функций.
Наиболее распространенное осложнение – чрезмерное выпадение волос, которое зачастую приводит к полному облысению. После окончания лечения, как правило, ресурсы организма частично или полностью восстанавливаются.
Преимущества химиотерапии при онкологии поджелудочной железы в «Медскан»
В медицинском центре имеется современное оборудование, и работают опытные специалисты из сферы онкологии. Наши врачи назначают химиотерапию рака поджелудочной железы в строгом соответствии с действующими протоколами. Большая роль при выборе терапевтической тактики отведена доступности препаратов и общей стоимости лечения.
Основные преимущества химиотерапии рака поджелудочной железы в «Медскан»:
- комплексное обследование для получения точного представления о течении злокачественного процесса и стадии прогрессирования опухоли;
- проведение только тех диагностических процедур, которые действительно необходимы;
- использование противоопухолевых препаратов нового поколения зарубежного и отечественного производства.
Обязательно учитываем имеющиеся противопоказания перед назначением лечения. Берем во внимание индивидуальную непереносимость веществ, на основе которых разработаны противоопухолевые средства. Химиотерапия не проводится пациентам, страдающим тяжелыми заболеваниями печени и почек. Среди относительных противопоказаний – анемия, ревматоидный артрит, преклонный возраст пациента и СПИД. В таких случаях химиотерапия проводится при строгом контроле медицинского персонала.
Переносимость противоопухолевого лечения выше, чем достигнутый результат. Необязательно первый курс лечения должен дать наиболее эффективный результат. Вполне возможно, что результативнее окажется «вторая» или даже «третья линия».
Болюсное внутривенное контрастирование повышает детализацию изображения Второе мнение позволяет оценить и при необходимости уточнить поставленный диагноз Протоколы сканирования соответствуют европейским рекомендациям Сканирование проводится в соответствии с рекомендациями европейских сообществ медицинской визуализации Диагностику пациента осуществляют специалисты высокой квалификации Пациент может пройти обследование в двух московских филиалах и на Ильинском ш. Оборудование экспертного класса соответствует требованиям ведущих специалистов Результаты диагностики принимаются специалистами высокого уровня как в России, так и за рубежомЗаключение
Лечение химиотерапией рака поджелудочной железы – основной метод борьбы в том случае, если речь идет о наличии метастатического потенциала и агрессивного течения злокачественного процесса в организме. До недавнего времени в онкологической практике использовали только гемцитабин. Сейчас назначаются более действенные режимы – комбинированная химиотерапия. Единственным минусом является отсутствие возможности применения для ослабленных онкологических больных из-за относительно высокой токсичности.
Прерывать химиотерапию при онкологии поджелудочной железы нежелательно. Для достижения лучшего результата нужно в точности следовать разовым и суммарным дозировкам, придерживаясь установленных интервалов между визитами в клинику. Цель лечения – достижение частичной или полной ремиссии, когда раковые клетки находятся в спящем режиме или же полностью уничтожаются. Свободный интервал от симптомов рака может длиться месяцы, и даже годы.
Cтоимость химиотерапии при онкологии поджелудочной железы в Медскан
Консультация врача-онколога (химиотерапевта) первичная Консультация химиотерапевта по планированию тактики лечения Прием (осмотр, консультация) врача-онколога (химиотерапевта) первичная (удаленная) Пункция поверхностных вен с установкой периферического венозного катетера и внутривенной струйной инфузией Внутривенная инфузия капельная длительностью до 30 минут Химиотерапия препаратами пациента однокомпонентная Лечение моноклональными антителами и таргетными препаратами пациентаПриглашаем Вас в Центр реабилитации Медскан
Многопрофильная команда экспертов будет сопровождать Вас на всех этапах восстановления. В распоряжении наших специалистов – современное высокотехнологичное оборудование и передовые методики для решения задач любой сложности.
Список литературы
Наши специалисты

Член Европейского общества онкологов (ESMO); член Американского общества онкологов (ASCO); член Европейского общества онкологов-гинекологов (ESGO).


Американское общество клинической онкологии (ASCO). Европейское общество медицинской онкологии (ESMO). Российское общество клинической онкологии (RUSSCO).

Американское общество клинической онкологии (ASCO). Европейское общество медицинской онкологии (ESMO). Российское общество клинической онкологии (RUSSCO).

Член правления Ассоциации специалистов по проблемам меланомы (Меланома.ПРО). Член Российского общества клинической онкологии (RUSSCO).

Член Американского общества клинической онкологии (ASCO), Член Европейского общества медицинской онкологии (ESMO), Член Российского общества клинической онкологии (RUSSCO)
Благодарю Сергея Владимировича Усычкин за решение моей проблемы ! Хочу выразить огромную благодарность доктору Юргаевой Елизавете Борисовне,врач от Бога спасла не один раз.Дай бог Вам здоровьяИстории выздоровлений

Существуют врачи, хорошие врачи и врачи от бога. В сети клиник Медскан работают именно такие специалисты, которые сражаются за жизнь пациента до последнего.
В этом интервью мы познакомим Вас с Сергеем Владимировичем Усычкиным — заведующим отделением лучевой терапии Медскан. Опыт работы доктора – более 12 лет. В течение нескольких лет он проходил стажировку и работал в испанской клинике лучевой терапии и радиохирургии Grupo IMO (Мадридский Институт Онкологии), а также длительное время работал под руководством профессора Цви Фукса, известного мирового эксперта по лучевой терапии рака предстательной железы (Memorial Sloan Kettering Cancer Center, Нью Йорк).
История пациента Сергея Владимировича заставляет верить в лучшее тогда, когда, казалось бы, не осталось надежды.
- Сергей Владимирович, расскажите нам об успешном лечении мужчины с рецидивом рака предстательной железы. Ваши коллеги называют этот случай чудом не иначе.
- Не скрою, я и сам был впечатлен результатом, которого мы добились с Александром. Мужчина обратился ко мне спустя 5 лет после брахитерапии, проведенной в одном из федеральных государственных центров. Лечение не остановило патологию, как результат — локальный рецидив рака. Врачи-урологи рекомендовали Александру пройти паллиативную гормональную терапию. По их прогнозам, радикальное хирургическое вмешательство вызвало бы осложнения, учитывая пожилой возраст пациента и его предыдущий опыт лучевого воздействия. При обследовании Александра я убедился, что опухолевый очаг в предстательной железе – единственное проявление заболевания в организме. В этой ситуации существует только две возможности лечения рецидива – либо радикальная операция, в которой уже отказали пациенту, либо повторная лучевая терапия. Теоретически второй метод также связан с высоким риском осложнений, так как нормальные ткани вокруг предстательной железы уже «выбрали» дозу облучения. Но все же, обсудив с пациентом все возможные последствия, мы остановились на варианте с повторной лучевой терапией. Этот выбор помог нам добиться успеха.
- Как проходили процедуры и сколько ушло времени на лечение?
- В 2016 году на линейном ускорителе Varian TrueBeam мы провели стереотаксическую лучевую терапию за 5 сеансов на рецидив опухоли в предстательной железе без каких-либо осложнений в процессе лечения. Современное оборудование, высокоточное планирование облучения и специальная техника защиты нормальных тканей позволили добиться основной цели лечения – подвести радикальную дозу на рецидив и «пощадить» нормальные ткани – прямую кишку, мочевой пузырь и уретру.
- Как себя чувствует пациент в настоящее время? Поддерживаете ли Вы связь?
- Разумеется, мы продолжаем общаться. Я никогда не бросаю своих пациентов после лечения. Они у меня все молодцы, регулярно сдают анализы на ПСА, заносят их в специальные дневники, заполняют опросники по побочным эффектам и качеству жизни. Александр – не исключение, он исправно проверяет свое состояние. Уже в течение первого года после лечения у него была отмечена выраженная положительная динамика в виде снижения ПСА с 4,3 нг/мл до 0,040 нг/мл. Пациент при этом не получал гормональную терапию. Никаких осложнений со стороны мочевого пузыря, уретры или прямой кишки не было отмечено. Сейчас, спустя более 4-х лет после повторной лучевой терапии, пациент следит за уровнем ПСА и этот показатель все эти годы остается низким ( Показать полностью
Радикальная хирургическая резекция дает только надежду на излечение. Радикальная панкреатикодуоденэктомия и тотальная панкреаэктомия представляют собой технически сложные процедуры.
Конечно, желаемым результатом является сохранение части поджелудочной железы, но значительная часть проблем в данном случае связана с формированием анастомозов. Тотальная панкреаэктомия приводит к развитию диабета и недостаточности экзокринных функций.
У большинства пациентов на момент установления диагноза опухоль образует узловые и отдаленные метастазы или формирует значительные опухолевые массы, которые являются неоперабельными.
В связи с этим лишь незначительное число больных раком поджелудочной железы может быть подвергнуто хирургической резекции. Таким образом, важным аспектом предоперационной подготовки является тщательное определение размеров и степени распространения опухоли.
В целом, опухоли тела или хвоста поджелудочной железы имеют более благоприятный прогноз. Рак поджелудочной железы характеризуется высокой смертностью: послеоперационная летальность составляет 15-20%, а пятилетняя выживаемость не превышает 15%.
В случае нерезектабельности опухоли обструкция желчных протоков может быть облегчена путем формирования обходных билиодигестивных анастомозов. Обычно это проводится при хирургическом вмешательстве.
Однако в последнее время данная процедура проводится при помощи специальных катетеров для системы желчных протоков (чрескожный чрезпеченочный путь или через фатеров сосочек).
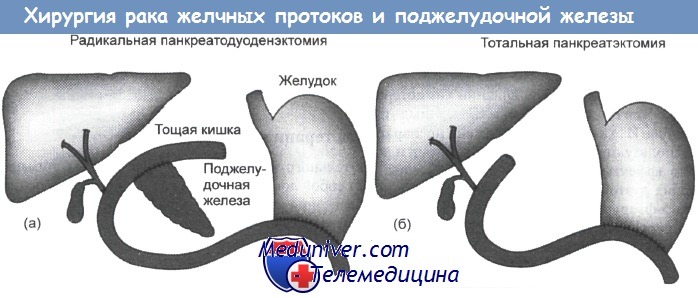
Хирургическая операция рака желчных протоков (а) и поджелудочной железы (б)
Лучевая терапия рака поджелудочной железы
Лучевая терапия, в первую очередь, применяется в качестве паллиативного метода лечения, особенно, для облегчения болей. Для наружного облучения требуется высокая доза (50-60 Гр).
Некоторые исследователи отмечают, что у незначительного числа пациентов выявляется длительная ремиссия опухоли, а иногда и выздоровление. В качестве сенсибилизатора радиации в лучевой терапии применяют 5-фторурацил, который улучшает общее состояние; общие результаты при этом невыразительны.
Для интерстициальной лучевой терапии используется J; иногда дополнительно применяют наружное облучение. Ультразвуковое исследование и компьютерная томография оказывают значительную помощь в планировании лечения.
Химиотерапия рака поджелудочной железы
Число цитотоксических препаратов, применяемых в лечении рака поджелудочной железы, незначительно. Из химиотерапевтических лекарств наиболее часто используют 5-фторурацил, нитрозомочевину, митомицин С и алкилирующие агенты. У разных авторов критерии противоопухолевого ответа различаются.
Комбинированная химиотерапия приводит к уменьшению скорости роста опухоли. Результаты химиотерапии у больных раком поджелудочной железы свидетельствует о небольшой эффективности данного метода лечения; пациенты никогда не излечиваются полностью. Токсичность лечения делает химиотерапию неприменимой для большинства пациентов: это связано с плохим состоянием здоровья и прогрессированием заболевания у больного. В последнее время исследуется внутривенное введение химиотерапевтических препаратов.
Адъювантная химиотерапия с использованием 5-фторурацила и фолиновой кислоты более эффективна у пациентов, подвергшихся резекции рака поджелудочной железы. Однако одновременное применении химио- и лучевой терапии не выявляет значимо положительного результата. У пациентов, прошедших курс химиотерапии, пятилетняя выживаемость составляет 21%, у тех, кто не принимал данные препараты, — 8%.

Паллиативное лечение и прогноз рака поджелудочной железы
Для снятия болей при паллиативном лечении используются анальгетики. Кроме того, в качестве паллиативного метода применяют лучевую терапию. Химический блок, осуществляемый путем введения спирта в брюшное сплетение, является трудоемкой процедурой, но иногда очень эффективной для уменьшения боли.
Подкожное дренирование желчных протоков способствует уменьшению зуда и стеатореи, являющихся следствием механической желтухи. Стероиды на время могут улучшать аппетит. В целом, прогноз для пациентов с раком поджелудочной железы неблагоприятный. Как для мужчин, так и для женщин медиана выживаемости составляет менее 1 года. До 5 лет доживают менее 2% всех пациентов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также: