Bi rads 2 mam dex что это
Обновлено: 04.07.2024

Маммография – рентгеновский метод исследования молочных желез, основанный на способности различных типов живых тканей пропускать рентгеновские лучи в разной степени. При этом нормальные и патологически измененные ткани молочной железы дают разное изображение на рентгенограмме (в нашем случае она называется маммограммой), что позволяет врачу обнаружить различные заболевания.
Маммографическое исследование производится при помощи специального аппарата – маммографа. Пациентка помещает молочную железу на специальный столик под рентгеновскую трубку. После этого лаборант дает ток, трубка генерирует рентгеновские лучи, которые проходят через ткани и засвечивают рентгеновскую пленку, либо воздействуют на цифровые детекторы в более современных аппаратах. Затем изображение либо оцифровывается и выводится на экран компьютера, либо распечатывается в «аналоговом» виде на пленке. В дальнейшем эти изображения анализирует врач-рентгенолог и выдает по ним заключение.
На рисунке – схема прохождения рентгеновских лучей через молочную железу (отмечена светло-коричневым цветом). Буквой Т отмечена рентгеновская трубка, П – участки пленки, подвергшиеся воздействию излучения. Таким образом, объемные образования (условно отмеченные кругами красного, синего и зеленого цветов) не пропускают (или пропускают в гораздо меньшей степени, чем жир) излучение, создавая эффект тени на рентгеновском снимке.
ЧТО ПОКАЗЫВАЕТ МАММОГРАФИЯ?
Молочная железа неоднородна по структуре, плотной соединительной ткани, жидкости и жировой ткани, а также включений кальция и металлов. Жировая ткань задерживает рентгеновские лучи в гораздо меньшей степени по сравнению с соединительной тканью, а жидкость (вода) непроницаема для рентгеновского излучения в еще большей степени. Кальцинаты непроницаемы для рентгеновского излучения практически на 100%. Таким образом, на маммограммах можно увидеть кисты, опухоли, кальцинаты в структуре молочной железы – говоря научным языком, оценить ее архитектонику.
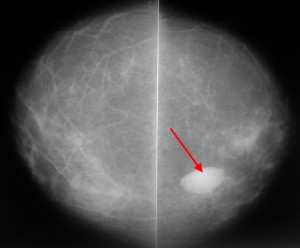
Пример маммограммы. Красной стрелкой отмечена тень неправильной формы (в виде «яйца», с ровными краями, четкими контурами, имеющая однородную структуру, плотная. Можно предположить, что данная тень обусловлена каким-либо жидкостным образованием – кистой. Однако нельзя полностью исключать также иное (мягкотканное, солидное) образование.
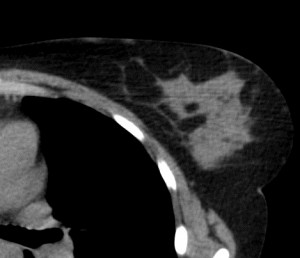
Для сравнения. На изображениях – КТ молочных желез. Посмотрите, насколько изображения отличаются от таковых на классических маммограммах.
КОГДА НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография может быть диагностической и выполняться с целью подтверждения уже установленного диагноза для оценки, например, размеров опухолевого узла, темпов его роста в сравнении с ранее выполненными снимками, а также профилактической – скрининговой. Профилактические исследования проводятся всем женщинам старше 40 лет, благодаря им возможно раннее выявление рака.
Диагностическую маммографию может порекомендовать врач УЗИ, гинеколог, хирург, онколог, маммолог – с целью уточнения природы изменений, выявленных им при мануальном исследовании, либо с помощью ультразвукового исследования. Маммограммы с диагностической целью делаются женщинам и мужчинам (!) независимо от возраста, главное – наличие объективных показаний, например, пальпируемого образования в молочной железе.
Профилактическую маммографию необходимо проходить всем женщинам, начиная с 40 лет, т. к. в этот период начинается изменение гормонального баланса, связанное с инволютивными процессами в яичниках. Кроме того, после 40 лет информативность рентгеновских снимков молочных желез гораздо выше, т. к. фиброзно-железистая ткань у женщин старшего возраста развита в меньшей степени, объемные образования не маскируются соединительной тканью, вследствие чего их лучше видно на рентгеновских изображениях.
КАК ЧАСТО НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография с профилактической целью выполняется 1 раз в год. Если при этом выявлено какое-либо объемное образование в молочной железе, возникает необходимость оценки изменений размеров и структуры данного образования в динамике за определенный период времени – как правило, через 3, 4 или 6 месяцев. При этом врач-рентгенолог может порекомендовать повторный снимок через обозначенный выше срок – с целью убедиться, что образование не меняет свой размер, структуру и форму. При наличии изменений можно заподозрить злокачественную опухоль.
Для маммографии, выполняемой с диагностической целью, периодичности исследований не существует. Можно делать столько снимков, сколько необходимо для того, чтобы прийти к какому-либо однозначному мнению – консенсусу между рентгенологом и маммологом-клиницистом. На практике это означает, что выполняется 4 снимка в стандартных проекциях, а также при необходимости – снимки в дополнительных проекциях (прицельные).
НА КАКОЙ ДЕНЬ ДЕЛАЕТСЯ МАММОГРАФИЯ
Важным является вопрос, на какой день после месячных делать маммографию. По рекомендациям Международного общества маммологов это исследование лучше выполнять в начале менструального цикла до овуляции – на 5-15 день цикла. В это время создаются лучшие условия для визуализации изменений (железы не такие плотные, и все объемные образования визуализируются лучше).
КАК ДЕЛАЕТСЯ МАММОГРАФИЯ?
Маммографическое исследование выполняется в двух проекциях для каждой железы. Вначале выполняются снимки в прямой краниокаудальной проекции. При этом молочная железа помещается на столик аппарата и прижимается сверху специальным устройством. Степень давления может быть высокой – это причина множественных жалоб пациенток на болезненное исследование. Обычно при этом требуется находиться в положении стоя, но для ослабленных женщин предусмотрены специальные сиденья – они нужны для того, чтобы пациентка не получила травму при внезапной потере сознания во время исследования.
Затем лаборант выполняет рентгеновский снимок одной либо обеих желез и приступает к исследованию во второй стандартной – медиолатеральной косой проекции. При этом руку пациентке необходимо согнуть в локте и поднять кверху, обхватив шею. Это необходимо для того, чтобы мягкие ткани конечности не создавали дополнительных теней на изображении.
Иногда врач-рентгенолог назначает снимки в дополнительных проекциях, если видит на полученных изображениях сомнительные изменения. В некоторых случаях необходимо пальпаторное исследование железы и подмышечной области – с целью локализации выявленного на снимке образования, оценки степени увеличения и структуры лимфатических узлов в подмышечной области.
КАК ПОДГОТОВИТЬСЯ К МАММОГРАФИИ?
Для маммографии не требуется специальная подготовка. Необходимо подойти к назначенному времени к рентгеновскому кабинету, при себе иметь сменную обувь, направление, полотенце либо простыню. После приглашения в кабинет необходимо назвать свои паспортные данные лаборанту – для внесения в базу данных. Затем нужно снять верхнюю одежду, обнажив молочные железы, подойти к маммографу и выполнять все указания лаборанта. Разумеется, нужно соблюдать правила гигиены и приходить на исследование, предварительно помывшись – уважайте персонал рентгеновского кабинета.
ВРЕДНА ЛИ МАММОГРАФИЯ?
ОПИСАНИЕ МАММОГРАФИИ И ШКАЛА Bi-RADS
Сегодня при оценке молочных желез применяется классификация – шкала Bi-RADS. Что означает Bi-RADS? Согласно этой шкале, врач-рентгенолог при описании рентгенограмм выставляет определенную категорию изменений.
Если никаких патологических изменений не выявлено, рентгенолог пишет в заключении: Bi-RADS 1. Это означает норму.
Также могут быть выявлены изменения, не относящиеся к абсолютной норме, но допустимые, например, большие единичные кальцинаты, обызвествления стенок сосудов, распространенный фиброз, локальные участки фиброза, возрастная инволюция желез и преобладание в структуре железы жировой ткани. В таком случае рентгенолог может написать Bi-RADS 2. Это означает, что здесь также не о чем беспокоиться.
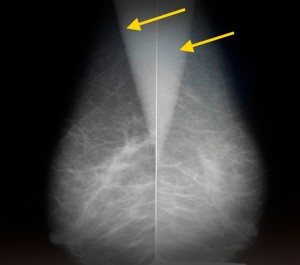
Так выглядят молочные железы пожилой женщины в норме. На изображении представлена медиолатеральная косая проекция – одна из стандартных. Желтыми стрелками отмечены тени грудных мышц. Обратите внимание, что преобладающая ткань – жировая, видны также множественные включения соединительной ткани в виде «тяжей». Железистой ткани практически не видно. Это является вариантом нормы для женщин старше 45 лет, находящихся в менопаузе и не принимающих гормональные средства.
Если выявлены какие-либо подозрительные изменения, которые врач не может считать стопроцентно доброкачественными, врач сделает заключение о категории Bi-RADS 3 , и порекомендует УЗИ, консультацию другого специалиста (маммолога, онколога, хирурга) либо повторную маммографию через 3-6 месяцев. Например, отличить простую кисту от фиброаденомы либо от раковой опухоли можно, но иногда это затруднительно. В этом случае результат маммографии считается сомнительным.
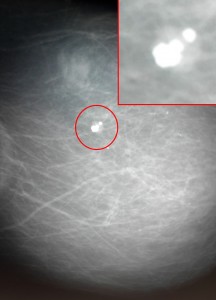
Фиброаденома на маммографии, требующая динамического наблюдения. Видно объемное образование в молочной железе, имеющее неоднородную структуру за счет включения кальция (молочно-белого цвета). Обычно так выглядят организованные фиброаденомы, и у врача-рентгенолога велик соблазн сделать уверенное заключение о доброкачественных изменениях. Однако, это неправильно. При выявлении подобных образований необходимо выставлять категорию Bi-RADS 3 и назначать дополнительно УЗИ либо контроль через 6 месяцев. Это поможет отличить фиброаденому от рака.
Если рентгенолог склоняется к мнению, что выявленные им изменения, скорее всего, обусловлены раком, он выставляет категорию Bi-RADS 4. Это означает, что, скорее всего, речь идет о злокачественной опухоли – чтобы точно удостовериться в ее природе, врач должен назначить биопсию и гистологическое исследование.
Если в заключении написано Bi-RADS 5 , это неблагоприятный результат – врач не сомневается в том, что выявленное им образование действительно злокачественная опухоль. После исследования необходимо решать вопрос о верификации опухоли и о способах лечения.
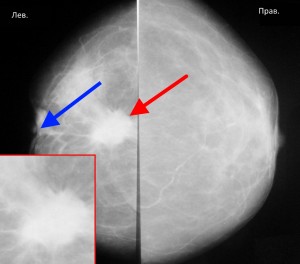
На маммограммах выявлено злокачественное новообразование в левой молочной железе. Оно имеет большие размеры – не менее 2 см в поперечнике, неправильную форму, «лучистые» края за счет опухолевого лимфангиита. Кроме образования, отмеченного красной стрелкой, имеет место еще один важный признак злокачественности – втяжение соска (синяя стрелка). В данном случае пациентке нужна биопсия для верификации опухоли, КТ грудной клетки с целью выявления метастазов в легкие и прорастания опухоли в грудную стенку, при их отсутствии – оперативное лечение (мастэктомия) с последующей химиотерапией, лучевой терапией.
Категория Bi-RADS 6 означает, что заболевание уже идентифицировано ранее, а пациентка обратилась с целью контроля.
Если в заключении написано Bi-RADS 0 , это означает, что данных недостаточно, чтобы определиться с заключением. Необходимо предоставить архив изображений либо выполнить исследование повторно.
Стандарт Bi-RADS на сегодняшний день является основным в мире. В России также все большее число маммологов переходит на классификацию Bi-RADS.
Если Вам выдали заключение по маммографии без указания категории по Bi-RADS, вы всегда можете получить Второе мнение по снимкам и получить квалифицированное описание по современным стандартам.
КОГДА ЖДАТЬ ЗАКЛЮЧЕНИЕ?
Результат может быть получен через несколько минут после исследования, а может – через несколько суток. Все зависит от загруженности врача. В то же время прослеживается следующая тенденция: в частных клиниках результат готовится быстрее.
При этом нужно понимать, что чем больше времени у врача на подготовку результата, тем более тщательный анализ маммограмм он может провести. Соответственно, и риск сделать ошибку становится меньше.
ВТОРОЕ МНЕНИЕ ПО МАММОГРАФИИ
Василий Вишняков, врач-радиолог
Маммография: информация для пациенток

Маммография – рентгеновский метод исследования молочных желез, основанный на способности различных типов живых тканей пропускать рентгеновские лучи в разной степени. При этом нормальные и патологически измененные ткани молочной железы дают разное изображение на рентгенограмме (в нашем случае она называется маммограммой), что позволяет врачу обнаружить различные заболевания.
Маммографическое исследование производится при помощи специального аппарата – маммографа. Пациентка помещает молочную железу на специальный столик под рентгеновскую трубку. После этого лаборант дает ток, трубка генерирует рентгеновские лучи, которые проходят через ткани и засвечивают рентгеновскую пленку, либо воздействуют на цифровые детекторы в более современных аппаратах. Затем изображение либо оцифровывается и выводится на экран компьютера, либо распечатывается в «аналоговом» виде на пленке. В дальнейшем эти изображения анализирует врач-рентгенолог и выдает по ним заключение.
На рисунке – схема прохождения рентгеновских лучей через молочную железу (отмечена светло-коричневым цветом). Буквой Т отмечена рентгеновская трубка, П – участки пленки, подвергшиеся воздействию излучения. Таким образом, объемные образования (условно отмеченные кругами красного, синего и зеленого цветов) не пропускают (или пропускают в гораздо меньшей степени, чем жир) излучение, создавая эффект тени на рентгеновском снимке.
ЧТО ПОКАЗЫВАЕТ МАММОГРАФИЯ?
Молочная железа неоднородна по структуре, плотной соединительной ткани, жидкости и жировой ткани, а также включений кальция и металлов. Жировая ткань задерживает рентгеновские лучи в гораздо меньшей степени по сравнению с соединительной тканью, а жидкость (вода) непроницаема для рентгеновского излучения в еще большей степени. Кальцинаты непроницаемы для рентгеновского излучения практически на 100%. Таким образом, на маммограммах можно увидеть кисты, опухоли, кальцинаты в структуре молочной железы – говоря научным языком, оценить ее архитектонику.

Пример маммограммы. Красной стрелкой отмечена тень неправильной формы (в виде «яйца», с ровными краями, четкими контурами, имеющая однородную структуру, плотная. Можно предположить, что данная тень обусловлена каким-либо жидкостным образованием – кистой. Однако нельзя полностью исключать также иное (мягкотканное, солидное) образование.

Для сравнения. На изображениях – КТ молочных желез. Посмотрите, насколько изображения отличаются от таковых на классических маммограммах.
КОГДА НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография может быть диагностической и выполняться с целью подтверждения уже установленного диагноза для оценки, например, размеров опухолевого узла, темпов его роста в сравнении с ранее выполненными снимками, а также профилактической – скрининговой. Профилактические исследования проводятся всем женщинам старше 40 лет, благодаря им возможно раннее выявление рака.
Диагностическую маммографию может порекомендовать врач УЗИ, гинеколог, хирург, онколог, маммолог – с целью уточнения природы изменений, выявленных им при мануальном исследовании, либо с помощью ультразвукового исследования. Маммограммы с диагностической целью делаются женщинам и мужчинам (!) независимо от возраста, главное – наличие объективных показаний, например, пальпируемого образования в молочной железе.
Профилактическую маммографию необходимо проходить всем женщинам, начиная с 40 лет, т. к. в этот период начинается изменение гормонального баланса, связанное с инволютивными процессами в яичниках. Кроме того, после 40 лет информативность рентгеновских снимков молочных желез гораздо выше, т. к. фиброзно-железистая ткань у женщин старшего возраста развита в меньшей степени, объемные образования не маскируются соединительной тканью, вследствие чего их лучше видно на рентгеновских изображениях.
КАК ЧАСТО НУЖНО ДЕЛАТЬ МАММОГРАФИЮ?
Маммография с профилактической целью выполняется 1 раз в год. Если при этом выявлено какое-либо объемное образование в молочной железе, возникает необходимость оценки изменений размеров и структуры данного образования в динамике за определенный период времени – как правило, через 3, 4 или 6 месяцев. При этом врач-рентгенолог может порекомендовать повторный снимок через обозначенный выше срок – с целью убедиться, что образование не меняет свой размер, структуру и форму. При наличии изменений можно заподозрить злокачественную опухоль.
Для маммографии, выполняемой с диагностической целью, периодичности исследований не существует. Можно делать столько снимков, сколько необходимо для того, чтобы прийти к какому-либо однозначному мнению – консенсусу между рентгенологом и маммологом-клиницистом. На практике это означает, что выполняется 4 снимка в стандартных проекциях, а также при необходимости – снимки в дополнительных проекциях (прицельные).
НА КАКОЙ ДЕНЬ ДЕЛАЕТСЯ МАММОГРАФИЯ
Важным является вопрос, на какой день после месячных делать маммографию. По рекомендациям Международного общества маммологов это исследование лучше выполнять в начале менструального цикла до овуляции – на 5-15 день цикла. В это время создаются лучшие условия для визуализации изменений (железы не такие плотные, и все объемные образования визуализируются лучше).
КАК ДЕЛАЕТСЯ МАММОГРАФИЯ?
Маммографическое исследование выполняется в двух проекциях для каждой железы. Вначале выполняются снимки в прямой краниокаудальной проекции. При этом молочная железа помещается на столик аппарата и прижимается сверху специальным устройством. Степень давления может быть высокой – это причина множественных жалоб пациенток на болезненное исследование. Обычно при этом требуется находиться в положении стоя, но для ослабленных женщин предусмотрены специальные сиденья – они нужны для того, чтобы пациентка не получила травму при внезапной потере сознания во время исследования.
Затем лаборант выполняет рентгеновский снимок одной либо обеих желез и приступает к исследованию во второй стандартной – медиолатеральной косой проекции. При этом руку пациентке необходимо согнуть в локте и поднять кверху, обхватив шею. Это необходимо для того, чтобы мягкие ткани конечности не создавали дополнительных теней на изображении.
Иногда врач-рентгенолог назначает снимки в дополнительных проекциях, если видит на полученных изображениях сомнительные изменения. В некоторых случаях необходимо пальпаторное исследование железы и подмышечной области – с целью локализации выявленного на снимке образования, оценки степени увеличения и структуры лимфатических узлов в подмышечной области.
КАК ПОДГОТОВИТЬСЯ К МАММОГРАФИИ?
Для маммографии не требуется специальная подготовка. Необходимо подойти к назначенному времени к рентгеновскому кабинету, при себе иметь сменную обувь, направление, полотенце либо простыню. После приглашения в кабинет необходимо назвать свои паспортные данные лаборанту – для внесения в базу данных. Затем нужно снять верхнюю одежду, обнажив молочные железы, подойти к маммографу и выполнять все указания лаборанта. Разумеется, нужно соблюдать правила гигиены и приходить на исследование, предварительно помывшись – уважайте персонал рентгеновского кабинета.
ВРЕДНА ЛИ МАММОГРАФИЯ?
ОПИСАНИЕ МАММОГРАФИИ И ШКАЛА Bi-RADS
Сегодня при оценке молочных желез применяется классификация – шкала Bi-RADS. Что означает Bi-RADS? Согласно этой шкале, врач-рентгенолог при описании рентгенограмм выставляет определенную категорию изменений.
Если никаких патологических изменений не выявлено, рентгенолог пишет в заключении: Bi-RADS 1. Это означает норму.
Также могут быть выявлены изменения, не относящиеся к абсолютной норме, но допустимые, например, большие единичные кальцинаты, обызвествления стенок сосудов, распространенный фиброз, локальные участки фиброза, возрастная инволюция желез и преобладание в структуре железы жировой ткани. В таком случае рентгенолог может написать Bi-RADS 2. Это означает, что здесь также не о чем беспокоиться.

Так выглядят молочные железы пожилой женщины в норме. На изображении представлена медиолатеральная косая проекция – одна из стандартных. Желтыми стрелками отмечены тени грудных мышц. Обратите внимание, что преобладающая ткань – жировая, видны также множественные включения соединительной ткани в виде «тяжей». Железистой ткани практически не видно. Это является вариантом нормы для женщин старше 45 лет, находящихся в менопаузе и не принимающих гормональные средства.
Если выявлены какие-либо подозрительные изменения, которые врач не может считать стопроцентно доброкачественными, врач сделает заключение о категории Bi-RADS 3 , и порекомендует УЗИ, консультацию другого специалиста (маммолога, онколога, хирурга) либо повторную маммографию через 3-6 месяцев. Например, отличить простую кисту от фиброаденомы либо от раковой опухоли можно, но иногда это затруднительно. В этом случае результат маммографии считается сомнительным.

Фиброаденома на маммографии, требующая динамического наблюдения. Видно объемное образование в молочной железе, имеющее неоднородную структуру за счет включения кальция (молочно-белого цвета). Обычно так выглядят организованные фиброаденомы, и у врача-рентгенолога велик соблазн сделать уверенное заключение о доброкачественных изменениях. Однако, это неправильно. При выявлении подобных образований необходимо выставлять категорию Bi-RADS 3 и назначать дополнительно УЗИ либо контроль через 6 месяцев. Это поможет отличить фиброаденому от рака.
Если рентгенолог склоняется к мнению, что выявленные им изменения, скорее всего, обусловлены раком, он выставляет категорию Bi-RADS 4. Это означает, что, скорее всего, речь идет о злокачественной опухоли – чтобы точно удостовериться в ее природе, врач должен назначить биопсию и гистологическое исследование.
Если в заключении написано Bi-RADS 5 , это неблагоприятный результат – врач не сомневается в том, что выявленное им образование действительно злокачественная опухоль. После исследования необходимо решать вопрос о верификации опухоли и о способах лечения.

На маммограммах выявлено злокачественное новообразование в левой молочной железе. Оно имеет большие размеры – не менее 2 см в поперечнике, неправильную форму, «лучистые» края за счет опухолевого лимфангиита. Кроме образования, отмеченного красной стрелкой, имеет место еще один важный признак злокачественности – втяжение соска (синяя стрелка). В данном случае пациентке нужна биопсия для верификации опухоли, КТ грудной клетки с целью выявления метастазов в легкие и прорастания опухоли в грудную стенку, при их отсутствии – оперативное лечение (мастэктомия) с последующей химиотерапией, лучевой терапией.
Категория Bi-RADS 6 означает, что заболевание уже идентифицировано ранее, а пациентка обратилась с целью контроля.
Если в заключении написано Bi-RADS 0 , это означает, что данных недостаточно, чтобы определиться с заключением. Необходимо предоставить архив изображений либо выполнить исследование повторно.
Стандарт Bi-RADS на сегодняшний день является основным в мире. В России также все большее число маммологов переходит на классификацию Bi-RADS.
Если Вам выдали заключение по маммографии без указания категории по Bi-RADS, вы всегда можете получить Второе мнение по снимкам и получить квалифицированное описание по современным стандартам.
КОГДА ЖДАТЬ ЗАКЛЮЧЕНИЕ?
Результат может быть получен через несколько минут после исследования, а может – через несколько суток. Все зависит от загруженности врача. В то же время прослеживается следующая тенденция: в частных клиниках результат готовится быстрее.
При этом нужно понимать, что чем больше времени у врача на подготовку результата, тем более тщательный анализ маммограмм он может провести. Соответственно, и риск сделать ошибку становится меньше.
ВТОРОЕ МНЕНИЕ ПО МАММОГРАФИИ
Василий Вишняков, врач-радиолог
Классификация очаговых поражений молочной железы согласно лексикону BI-RADS для УЗИ: роль компьютеризованной системы поддержки принятия решений (S-Detect Breast™)
Перевод статьи: "Categorization of focal breast lesions according to the Ultrasound Breast Imaging Reporting and Data System (BI-RADS US) lexicon: Role of a computer aided decision making support (S-Detect™)".
"S-Detect Breast™ представляет собой эффективный инструмент принятия решений c компьютерной поддержкой для классификации очаговых поражений молочной железы, поскольку его применение улучшает выявляемость рака молочной железы, а также специфичность, отрицательную и положительную прогностическую значимость, даже при сравнении с решениями специалистов".
S-Detect Breast - технология классификации образований молочной железы с использованием стандартного лексикона и шкалы системы BI-RADS*.
Технология разработана с использованием алгоритмов "глубокого обучения" на основании более 10 000 изображений и результатов биопсий молочной железы, полученных в референсных клиниках Samsung за 20 лет работы.
*BI-RADS - международная система анализа и протоколирования результатов лучевых исследований молочной железы.Введение
Ультразвуковое исследование молочной железы - широко распространенный метод визуализации, который часто используется как дополнение к рентгеновской маммографии для классификации очаговых поражений молочных желез, что улучшает диагностику рака и позволяет снизить количество ложноотрицательных результатов при диагностике рака молочной железы. Тем не менее УЗИ молочной железы требует существенного опыта, поэтому эта процедура зависит от опыта оператора и характеризуется меньшей воспроизводимостью результатов, специфичностью и положительной прогностической значимостью, чем рентгеновская маммография.
Лексикон Системы интерпретации и протоколирования результатов лучевых исследований молочной железы (BI-RADS) был впервые разработан Американской коллегией радиологов (American College of Radiology, ACR) в 2003 г. В нем представлены слова-идентификаторы (дескрипторы) для ультразвукового исследования очаговых поражений молочной железы, что позволило стандартизировать терминологию протоколов и последующее клиническое ведение пациентов.
Системы компьютеризованной диагностики (CAD), подобные системе S-Detect Breast™ компании Samsung Medison, разрабатываются в качестве вспомогательного средства для классификации очаговых поражений молочной железы и позволяют эффективно записывать, обрабатывать и анализировать ультразвуковые изображения.
Целью настоящего исследования была оценка роли компьютеризованной системы поддержки принятия решений (S-Detect Breast™) в классификации очаговых поражений молочной железы на основе лексикона BI-RADS.
Методы
CAD-система была использована для анализа ультразвуковых изображений в 160 последовательных случаях исследования очаговых поражений молочной железы в период с декабря 2014 г. по июнь 2015 г. Показаниями к УЗИ молочной железы служили пальпируемые объемные образования, выявленные при физикальном исследовании, уплотнения молочной железы или поражения, выявленные при дополнительной маммографии. Кроме того, были обследованы пациентки с мастодинией и молодые пациентки с доброкачественными узловыми образованиями или кистами молочной железы в семейном анамнезе (а также пациентки с такими же диагнозами, наблюдаемые после обнаружения поражения).
Два радиолога путем консенсуса классифицировали 160 очаговых поражений молочной железы (диапазон размеров: 2,6-47,2 мм; среднее значение: 11,5 мм ± 6,5 С.О.) у 123 пациентов (121 женщина и 2 мужчин; возраст: 13-98 лет, в среднем 50,1 года ±14,4 С.О.) в четырех категориях: 1) BI-RADS 2 - доброкачественные; 2) BI-RADS 3 - вероятно, доброкачественные; 3) BI-RADS 4 - подозрительные; 4) BI-RADS 5 - высокоподозрительные на злокачественность. Классификация была основана на дескрипторах лексикона BI-RADS (форма, ориентация, контур объемного образования, граница, эхогенность и дистальные акустические артефакты). Очаговые поражения молочной железы были обнаружены при помощи ультразвуковой системы высокого разрешения RS80A компании Samsung Medison.
Третий независимый специалист также оценивал те же самые 160 очаговых поражений молочной железы в автономном режиме при помощи системы S-Detect Breast™ - встроенного специализированного программного обеспечения (ПО) для УЗ-BI-RADSклассификации, способного к полуавтоматическому выявлению поражений и проведению управляемой классификации на основе вышеупомянутых дескрипторов. Возраст пациента, сведения о наличии рака молочной железы в семейном анамнезе, а также результаты предшествующих ультразвуковых исследований были доступны исследователю в целях воспроизведения более реалистичной клинической ситуации. Результаты рентгеновской маммографии применительно к очаговым поражениям молочной железы для данной ультразвуковой BI-RADS-классификации не учитывались.
Ультразвуковая пункционная биопсия и тонкоигольная аспирационная биопсия (FNAC) применялись в качестве метода морфологической верификации для всех очаговых поражений молочной железы, имеющих категорию BI-RADS 4 или 5. Результаты контрольного УЗИ в течение 6 мес были доступны для всех 45 поражений, классифицированных как BI-RADS 3, как до, так и после оценки при помощи S-Detect Breast™.
Чувствительность, специфичность, положительная и отрицательная прогностическая значимость были рассчитаны при определении очаговых поражений, классифицированных в категории BI-RADS 4 и 5 (злокачественные), и поражений, определенных в категории BI-RADS 2 и 3 (доброкачественные).
Результаты
В табл. 1 представлены расхождения в классификации 160 очаговых поражений молочной железы при консенсусной оценке двумя радиологами и при оценке их третьим специалистом при помощи программного инструмента S-Detect Breast™. Радиолог, проводивший оценку при помощи S-Detect Breast™, поменял изначально определенную категорию по BI-RADS для 17 (10,6%) из 160 очаговых поражений молочной железы: 9 из них были переведены из категории BI-RADS 3 в категорию BI-RADS 4 (рис. 1), 6 - из категории BI-RADS 4 в категорию BI-RADS 3 (рис. 2), 2 - из категории BI-RADS 5 в категорию BI-RADS 4. Никаких расхождений по поражениям, отнесенным к категории BI-RADS 2, выявлено не было.
Таблица 1. Классификация 160 очаговых поражений молочной железы до и после оценки при помощи S-Detect Breast™.| Категория по BI-RADS | Оценка радиологов (количество поражений) | Оценка при помощи S-Detect Breast™ (количество поражений) |
|---|---|---|
| BI-RADS 2 | 70 | 70 |
| BI-RADS 3 | 54 | 51 |
| BI-RADS 4 | 21 | 26 |
| BI-RADS 5 | 15 | 13 |
| Всего | 160 | 160 |
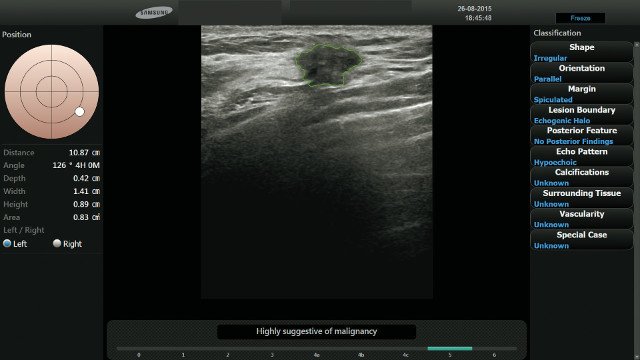
Рис. 1. УЗИ молочных желез, проведенное у 57-летней женщины в B-режиме, выявило слегка гипоэхогенное объемное образование овальной формы с выраженной гиперэхогенностью в центральной зоне, с параллельной ориентацией и дистальным звукоусилением.
Двое специалистов в результате консенсусной оценки определили границы как ровные; радиолог, пользовавшийся ПО S-Detect Breast™, - как микродольчатые. Таким образом, поражение было переведено из категории BI-RADS 3 в категорию BI-RADS 4A. Данные ультразвуковой пункционной биопсии подтвердили диагноз инвазивной протоковой карциномы.
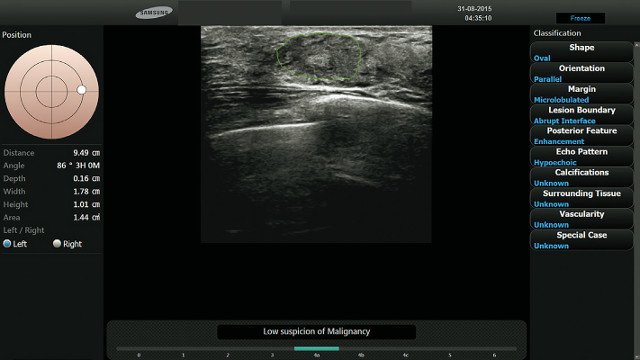
Рис. 2. Пациентка: 43-летняя женщина с плотными молочными железами после проведения УЗИ молочной железы. На ультразвуковом изображении представлено изоэхогенное объемное уплотнение с эксцентрической зоной тени, овальной формы, с параллельной ориентацией и ровными контурами.
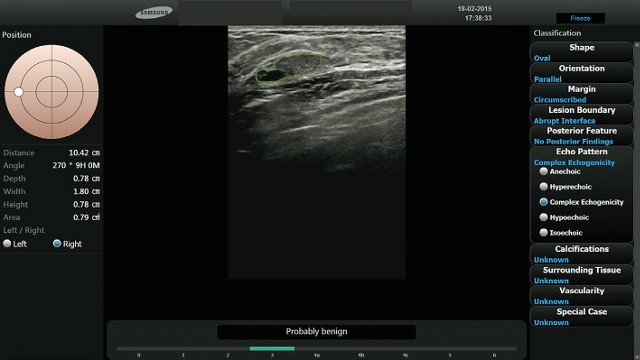
Радиолог, использовавший S-Detect Breast™, изменил классификацию этого поражения с BI-RADS 4 на BI-RADS 3. Данные пункционной биопсии свидетельствуют об обычной протоковой гиперплазии (фиброкистозные изменения).
Гистологический диагноз (табл. 2) был получен для 45 поражений, отнесенных к категории BI-RADS 4 или BI-RADS 5 без или с помощью S-Detect Breast™:
Таблица 2. Результаты гистологического исследования выявленных образований. Примечание. PB - возможно, доброкачественные; PM - возможно, злокачественные.- 7 доброкачественных поражений: фиброаденома (2), обычная протоковая гиперплазия (2), гранулема (1), осложненная киста (1) и абсцесс (1);
- 2 поражения группы высокого риска: атипичная протоковая гиперплазия (1), склерозирующий аденоз (1);
- 36 злокачественных поражений: инвазивная протоковая карцинома (27), инвазивная дольковая карцинома (6), слизистый рак (1), листовидная цистосаркома (1), хондросаркома (1).
Два радиолога классифицировали 160 поражений следующим образом: BI-RADS 2 (n=70), BI-RADS 3 (n=54), BI-RADS 4 (n=21), BI-RADS 5 (n=15), с чувствительностью, специфичностью, положительной и отрицательной прогностической значимостью 81,6, 95,9, 86,1 и 94,3% соответственно.
Радиолог, пользовавшийся S-Detect Breast™, классифицировал 160 поражений следующим образом: BI-RADS 2 (n=70), BI-RADS 3 (n=51), BI-RADS 4 (n=26), BI-RADS 5 (n=13), с чувствительностью, специфичностью, положительной и отрицательной прогностической значимостью 92,1, 96,7, 89,7 и 97,5% соответственно.
В случае злокачественных новообразований повторная классификация при помощи S-Detect Breast™ оказалась правильной в 12 (70,6%) из 17 случаев: 6 из 9 злокачественных поражений и 1 из 9 новообразований с высоким риском были корректно переведены из категории BI-RADS 3 в категорию BI-RADS 4; 3 из 6 доброкачественных новообразований были переведены из категории BI-RADS 4 в категорию BI-RADS 3. Кроме того, 2 поражения были переведены из категории BI-RADS 5 в категорию BI-RADS 4, но способ лечения для этих случаев не подвергся никаким изменениям.
С другой стороны, 2 из 9 доброкачественных новообразований были ошибочно переведены в категорию BI-RADS 4, а 2 из 6 злокачественных новообразований и 1 из 6 образований с высоким риском были ошибочно переведены в категорию BI-RADS 3.
В настоящем исследовании радиолог, пользовавшийся ПО S-Detect Breast™, достиг более высокой чувствительности, специфичности, положительной и отрицательной прогностической значимости, чем радиологи, не использовавшие S-Detect Breast™.
Среди 36 злокачественных новообразований лишь 2 были определены как "возможно, доброкачественные" (BI-RADS 3) радиологом, пользовавшимся S-Detect Breast™. В результате гистологического исследования в этих случаях были установлены диагнозы слизистого рака и листовидной цистосаркомы соответственно. У этих объемных образований были отмечены ровные контуры; кроме того, для листовидной цистосаркомы с не более чем тремя дольками была отмечена овальная морфология. Радиолог, использовавший S-Detect Breast™, классифицировал только одно образование с высоким риском злокачественности как BI-RADS 3; гистологическим диагнозом в этом случае оказался склерозирующий аденоз.
Шесть злокачественных новообразований (2 случая инвазивной дольчатой карциномы и 4 случая инвазивной проточной карциномы) и 1 образование с высоким риском злокачественности (атипичная проточная гиперплазия) не были правильно классифицированы двумя специалистами без ПО, но были правильно определены радиологом, использовавшим S-Detect Breast™. Эти новообразования продемонстрировали нерегулярную морфологию; их края были недостаточно четко очерчены. Таким образом, они были охарактеризованы как микродольчатые.
Два злокачественных поражения, которые были ошибочно определены в категорию BI-RADS 4 радиологом, использовавшим S-Detect Breast™, оказались, согласно гистопатологическому диагнозу, фиброаденомой и обычной проточной гиперплазией. В этих двух случаях дескрипторы, которые привели радиолога к повышению категории, оказались тенью (дистальный акустический артефакт и округлая морфология соответственно).
Один случай абсцесса и один случай гранулемы были единственными поражениями, неверно отнесенными к категории BI-RADS 4 как с помощью ПО S-Detect Breast™, так и без него. Причиной этого явились нечеткие контуры в первом случае и непараллельная ориентация во втором.
Заключение
Согласно нашему опыту, S-Detect Breast™ представляет собой эффективный инструмент компьютеризованного принятия решений для классификации очаговых поражений молочной железы, поскольку его применение улучшает диагностику рака молочной железы, а также специфичность, отрицательную и положительную прогностическую значимость, даже при сравнении с решениями специалистов.
Оценка рисков злокачественности US BI-RADS с использованием автоклассификатора S-Detect, допплерографиии и эластографии на УЗ-сканерах Samsung Medison

Точная и уверенная диагностика. Многофункциональная ультразвуковая система для проведения исследований с экспертной диагностической точностью.
Рак молочной железы (РМЖ) занимает одно из лидирующих мест в структуре онкопатологии женского населения [1–3]. Ведущим методом диагностики этой злокачественной патологии является рентгеновская маммография (РМ) [4–6]. Специалистам хорошо известен рентгенологический признак злокачественности – сгруппированные микрокальцинаты [7]. Именно этот критерий лежит в основе отбора групп риска и основного контингента заболевших РМЖ. Особенно высока диагностическая эффективность РМ в выявлении РМЖ при преобладании жировой ткани в структуре молочных желез [8]. На протяжении последних 20 лет отмечено увеличение контингента молодых женщин среди заболевших РМЖ. Это женщины в возрасте 25–40 лет с выраженно железистым типом строения молочных желез [9, 10]. Рентгенологическая оценка состояния молочных желез у этой категории женщин имеет ряд ограничений, что при диагностике РМЖ требует проведения дополнительных методов исследования [11].
С учетом высокой оснащенности медицинских учреждений ультразвуковой аппаратурой, возможности эхографии хорошо оценивать состояние железистой ткани ультразвуковое исследование молочных желез является перспективным методом диагностики РМЖ у женщин молодого возраста [12, 13]. Успехи эхографии в диагностике РМЖ у молодого контингента женщин обусловлены возможностью метода различать патологическую перестройку в железистой ткани. Накоплен большой опыт применения ультразвукового исследования для диагностики злокачественных опухолей молочных желез. Отмечается, что чувствительность этого метода у женщин моложе 40 лет выше, чем у РМ. При этом отмечено, что ультразвуковое исследование в режиме серой шкалы характеризуется достаточно низкой специфичностью в сравнении с РМ и МРТ [14, 15]. Внедрение новых методик в виде допплерографии и эластографии позволило повысить показатели специфичности эхографии в диагностике РМЖ [16–19].
В конце XX века появилась идея создания единообразной (для нескольких методов визуализации) системы оценки рисков злокачественности при очаговых изменениях в молочных железах. Система была названа BI-RADS по начальным буквам Breast Imaging Radiology Data System. В начале использовались буквы конкретного метода диагностической визуализации: R – рентгеновского, US – ультразвукового, MRI – магнитно-резонансного [20]. Специалисты ультразвуковой диагностики стали использовать систему US BIRADS в 2003 г. В основу анализа очаговой патологии были заложены критерии формы, пространственной ориентации, контуров, эхогенности и дистальных акустических эффектов. Сегодня специалисты используют систему US BI-RADS в редакции 2013 г. Главное ее отличие от предыдущей версии – расширение критериев оценки злокачественности за счет использования дополнительных характеристик допплерографии и эластографии [21].
Известно, что злокачественные опухоли молочных желез при ультразвуковом исследовании могут быть представлены отдельным образованием или только зоной с нарушением нормального строения окружающих тканей [22]. Детализация изображения мягких тканей молочных желез обусловлена технической оснащенностью ультразвуковой аппаратуры. Это создает широкие границы для визуальной интерпретации эхографических характеристик. Наибольшие трудности возникают при оценке контуров опухолевого фокуса и его границ с окружающими тканями.
Для стандартизации зрительных образов при изучении узлообразования в молочных железах на аппаратуре фирмы Samsung Medison внедрена технология автоматизированной оценки (компьютерной поддержки принятия решений) S-Detect Breast с использованием критериев диагностики рисков злокачественности US BI-RADS.
Согласно системе US BI-RADS, выделяют 5 градаций оценки очаговых изменений в молочных железах. При отсутствии признаков патологической перестройки молочных желез присуждается категория 1 – норма (нет рисков злокачественности). Категория BI-RADS 2 присуждается при выявлении жидкостного образования с признаками простой кисты (нет рисков злокачественности). При выявлении образования овальной формы, пониженной эхогенности, с горизонтальной ориентацией, с четкими ровными контурами, однородной эхоструктурой и с отсутствием эффекта дистального ослабления ультразвуковой волны оно рассматривается как «наверное доброкачественное» и определяется категория BI-RADS 3 (риск злокачественности до 2%). Для таких случаев рекомендован короткий интервал для наблюдения в динамике. Категорию BI-RADS 4 определяют в случаях, подозрительных на злокачественность (риск находится в диапазоне от 3 до 94%), категорию BI-RADS 5 определяют для случаев с вероятностью злокачественности более 95%. Эти две категории рисков злокачественности (4 и 5) требуют проведения обязательной морфологической верификации.
Цель настоящего исследования: изучить возможности применения технологии автоматизированной оценки (компьютерной поддержки принятия решений) S-Detect Breast компании Samsung Medison с использованием критериев US BI-RADS (2003) и US BI-RADS (2013) у двух категорий специалистов, имеющих разный опыт: врач ультразвуковой диагностики со стажем работы в общем ультразвуке более 20 лет с узкой специализацией в маммологии и врач с 5-летним стажем общего ультразвука без специализации в маммологии для дифференциальной диагностики новообразований в молочных железах.
Материалы и методы
В исследование включены данные комплексного (мультипараметрического) ультразвукового исследования 24 новообразований молочных желез у 24 женщин, у которых по данным гинеколога, маммолога или при самообследовании были выявлены узловые формы поражения молочных желез в виде уплотнения или новообразования. Исследования молочных желез производились на базе МСЧ1 и кафедры ультразвуковой диагностики в 2017–2019 гг.
Анализ осуществлялся в несколько этапов. Сначала анализировались очаговые изменения в В-режиме на основании индивидуальных профессиональных знаний врачей, затем была использована система компьютерной оценки US BI-RADS (2003). На завершающем этапе были использованы результаты допплерографии и эластографии (согласно системе US BI-RADS 2013). Морфологическая верификация новообразований была проведена во всех случаях, которые были классифицированы как BI-RADS 3, 4 или 5.
Чувствительность и специфичность были рассчитаны исходя из предположения, что все новообразования, отнесенные к категориям 4 и 5, расценивались как злокачественные, а 2 и 3 – как доброкачественные.
Результаты
С учетом данных морфологического исследования из 24 случаев узловой патологии молочных желез 12 наблюдений составили опухолевые процессы (фиброаденомы – 5, липофибромы – 4, РМЖ – 3). 12 случаев неопухолевого поражения были представлены: простыми кистами – 5, осложненными кистами – 3, дисгормональными изменениями железистой ткани – 3, диабетическим фиброзом – 1 наблюдение.
По результатам индивидуальной оценки у врача со стажем более 20 лет все случаи РМЖ были диагносцированы правильно, чувствительность и специфичность метода у специалиста такого класса были максимальными и составили 100%. При использовании этим врачом автоматизированной системы оценки злокачественности US BI-RADS (кодификатора фирмы Samsung) и функции S-Detect Breast все злокачественные процессы в молочных железах также были классифицированы как BI-RADS 4-5 (рис. 1).
Читайте также:

