Слепое зрение что это
Обновлено: 18.05.2024

Не всегда плохое зрение можно скорректировать очками или операцией. В некоторых случаях улучшить или даже сохранить его способна только комплексная терапия и совместная работа самых разных специалистов. Одной из таких сложных патологий является атрофия зрительного нерва (АЗН).
Что происходит со зрением при АЗН?
Любые атрофические процессы означают необратимую утрату органом своих функций. Зрительный нерв передает информацию от глаза в мозг, где она уже преобразуется в изображение. Если его волокна истончаются, передача информации затрудняется, и картинка получается нечеткой или дефектной. Чем больше повреждений, тем хуже видит человек. В зависимости от степени повреждения говорят о частичной или полной атрофии зрительного нерва . При этом необязательно страдает только один глаз. Зачастую заболевание двустороннее, и спустя какое-то время вовлекается парный глаз.

Атрофия зрительного нерва может начаться с одного глаза. Но, со временем, пострадать может и второй
Снижение зрения может протекать стремительно (от нескольких дней до нескольких месяцев) и закончиться полной слепотой. Может медленно и незаметно прогрессировать десятилетиями. Иногда патологические изменения достигают определенной точки и далее не развиваются.
Важно обратить внимание на тревожные симптомы как можно раньше, чтобы остановить разрушение нервных тканей и сохранить зрение в наибольшем объеме.
Как распознать атрофию зрительного нерва?
- Основной признак атрофии зрительного нерва — снижение остроты зрения и появление тумана перед глазами. Невозможно сфокусироваться на предметах как вблизи, так и вдали. Вначале затуманивание возникает периодически и бывает легким. Затем учащается и усиливается. Проблема не связана со способностью глаза преломлять световые лучи, поэтому человек, пробуя разные очки, никакого положительного эффекта не замечает.
- Другой достоверный признак — выпадение полей зрения . Об этом симптоме мы подробно рассказывали тут. Поля выпадают, как если бы половину глаза прикрывали ладонью: со стороны виска или со стороны носа, слева или справа, снизу или сверху. На начальной стадии атрофии зрительного нерва этот симптом может и отсутствовать, поскольку оставшиеся нейроны стараются компенсировать работу пострадавших.
- Вариантом может быть туннельное зрение — сужение оптической зоны от краев к центру. Пропадает периферический обзор. Чем глубже в ствол нерва проникают дегенеративные процессы, тем больше выражено сужение.
- Если вовлечены волокна, идущие в центре нерва, наблюдается центральная скотома — слепое пятно.
- Как правило, нарушается и цветовосприятие. Пациенты хуже различают красные и зеленые оттенки. Реже — желтые и синие.
- Многие отмечают болезненность при движениях глаз .
- Иногда — головные боли .
Почему развивается атрофия зрительного нерва?
Причины возникновения атрофии зрительного нерва очень многообразны. Это не самостоятельное заболевание, а следствие других серьезных патологических изменений в организме, при которых нарушается питание нервных клеток и они отмирают. Такие заболевания протекают с воспалением, сдавлением, отеком глазного нерва, механическим повреждением его волокон и сосудов глаза.
Причинам поражения нерва зачастую выступают:
- тяжелые бактериальные (сифилис, туберкулез), вирусные (корь, герпес) или паразитарные (токсоплазмоз) инфекции;
- системные заболевания с нарушением кровоснабжения тканей (гипертоническая болезнь, атеросклероз, сахарный диабет, анемия);
- офтальмопатологии (глаукома, дистрофия сетчатки);
- патологии центральной нервной системы (рассеянный склероз);
- одномоментная значительная потеря крови;
- всевозможные опухоли, которые сдавливают глазной нерв (из-за плохой доступности к ним их не подразделяют на доброкачественные и злокачественные);
- ранения глаза, черепно-мозговые травмы;
- тяжелое токсическое воздействие на организм (некачественный алкоголь, лекарственные вещества).
Если в анамнезе есть что-то из вышеперечисленного, совсем не обязательно зрительный нерв будет отмирать. Но важно знать о такой вероятности и внимательно относиться к изменениям в зрении. Чем раньше обнаружить болезнь и приступить к ее лечению, тем лучше прогноз.
В связи с этим пациентам из группы риска рекомендованы регулярные профилактические осмотры у офтальмолога — не реже раза–два в год. При появлении симптомов — посетить врача сразу же.
Как диагностируют атрофию зрительного нерва ?
Симптомы атрофии зрительного нерва , особенно на начальной стадии, можно спутать с проявлением других глазных патологий, например, с катарактой. Поэтому перед назначением лечения врач обязательно проводит комплексную диагностику глаза, чтобы иметь максимально подробную информацию о работе всех глазных отделов и особенно — о состоянии глазного дна, где зрительный нерв соединяется с аксонами сетчатки.
По симптомам атрофию нерва можно перепутать с катарактой. Поэтому важно обратиться к специалисту и пройти диагностику зрения!Диск зрительного нерва в норме имеет цвет от розового до оранжевого — розовое пятно почти круглой формы на красном фоне глазного дна. Цвет обусловлен количеством питающих его капилляров. Бледный диск — показатель состояния болезни. В начальной стадии отмечается незначительное побледнение диска при обычной окраске самого нерва, при частичной атрофии зрительного нерва — бледнеют некоторые сегменты диска, при полной — тотально и равномерно бледнеет весь диск.
На основе полученных данных опытному специалисту не составит труда поставить правильный диагноз. Однако иногда симптомы поражения возникают раньше, чем изменения тканей. Тогда дополнительно назначают лабораторные исследования (анализы крови, мочи), КТ/МРТ головного мозга. Могут потребоваться консультации нейрохирурга и невропатолога. При подозрении на токсическое воздействие на организм важно, чтобы пациент открыто сообщал врачу, какие лекарства или вещества в последнее время принимались и в каком количестве.
Как лечить атрофию зрительного нерва?
Лечение атрофии зрительного нерва врач назначает с момента обращения пациента, не дожидаясь результатов дополнительной диагностики. Патология может прогрессировать, и изменения в тканях принимают необратимый характер, поэтому драгоценное время нельзя терять. После уточнения причины врач корректирует лечебную тактику, чтобы достичь оптимального эффекта.
При АЗН терапевтические усилия должны быть комплексными: устранение патологий, вызывающих его отмирание, улучшение кровоснабжения глазного дна, стимуляция обмена веществ, торможение повреждающих процессов. Если устранить причину невозможно — например, злокачественную опухоль, — следует сосредоточиться на восстановлении работоспособности глаз.
На сегодняшний день врачи практикуют следующие виды лечения:
- Медикаментозное — таблетки, инъекции в глаз, в висок, вену, внутримышечно: антиоксиданты, корректоры микроциркуляции, ноотропы, препараты, снижающие проницаемость сосудов, витамины, котикотеройды, антигистамины, пептидные биорегуляторы и другие.
- Хирургическое — удаление образований, которые давят на нерв.
- Физиопроцедуры — дополнительно стимулируют восстановительные процессы: электрофорез, ультразвук, лазеро- и электростимуляция, импульсная магнитотерапия, биорезонансная терапия и другие.

К сожалению, не во всех случаях можно помочь пациенту. При атрофии зрительного нерва вследствие сосудистых, травматических и некоторых токсических воздействий прогноз может быть неблагоприятным.
В остальных случаях рано начатое лечение позволяет приостановить процесс дегенерации нервных волокон и даже несколько улучшить зрение. Но полностью избавиться от этой патологии нельзя. С помощью терапии можно лишь контролировать болезнь. И для этого недостаточно краткосрочного лечения или нескольких курсов. Терапия принимается пациентом пожизненно.
- Атрофия зрительного нерва — заболевание редкое и трудно поддающееся лечению, характеризуются постепенным отмиранием волокон зрительного нерва и прогрессированием ухудшения зрения.
- Патология не самостоятельная, а следствие других болезней — есть группа риска пациентов.
- Ранняя диагностика патологии повышает шанс сохранить зрение.
- Поддерживающую терапию необходимо проводить всю жизнь.
- Помочь можно не во всех случаях.
Тренды ретинальных имплантов: основные фундаментальные технологии
Ретинальные нанотрубки
Группа ученых из Китая (Shanghai Public Health Clinical Center) в 2018 году провела эксперимент на мышах, в ходе которого вместо не функционирующих фоторецепторов сетчатки предложила использовать нанотрубки. Преимущество этого проекта — маленький размер нанотрубок. Каждая из них может стимулировать только несколько клеток сетчатки.
Биопиксели
Группа ученых из Оксфорда стремится сделать протез максимально приближенным к естественной сетчатке. Биопиксели в проекте выполняют функцию, схожую с настоящими клетками. Они имеют оболочку из липидного слоя, в который встроены фоточувствительные белки. На них воздействуют кванты света и как в настоящих клетках изменяется электрический потенциал, возникает электрический сигнал.
Перовскитная искусственная сетчатка
Все предыдущие фундаментальные разработки направлены на стимулирование всех слоев живых клеток. При помощи технологии перовскитной искусственной сетчатки китайские ученые пытаются предоставить возможность не только получать световые ощущения, но и различать цвет за счет моделирования сигнала таким образом, чтобы он воспринимался мозгом как имеющий определенную цветность.
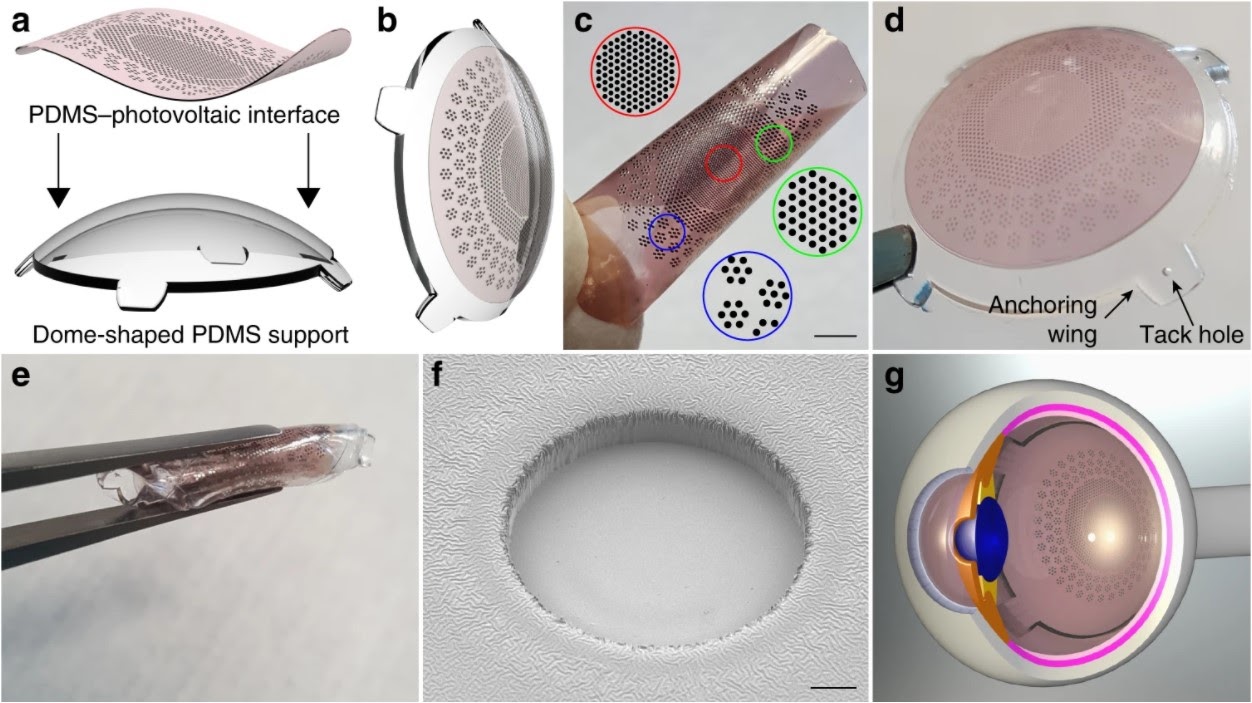
Фотогальваническая пленка Polyretina
В Polyretina используется маленькая пленка, покрытая слоем химического вещества, которое имеет свойство поглощать свет и конвертировать его в электрический сигнал. Пленка размещена на сферическом основании, чтобы можно было удобно разместить ее на глазном дне.
Субретинальное введение полупроводникового полимера
Итальянские ученые предлагают технологию введения полупроводникового полимерного раствора под сетчатку, при помощи которого свет фиксируется и трансформируется в электрические сигналы.
Ленивый глаз: что это значит и как лечится
Зачем человеку два глаза? Благодаря слаженной работе обоих глаз мы видим мир трехмерным: понимаем форму предметов, их расположение в пространстве. Изображения, которые передают на сетчатку правый и левый глаз, несколько отличаются — каждый глаз имеет свой ракурс, с небольшим смещением относительно другого. Мозг соединяет их воедино и получает одну объемную картинку, обеспечивая нас стереоскопическим (или бинокулярным) зрением.

Слаженная работа двух глаз обеспечивает человека стереоскопическим зрением.
Чтобы почувствовать, насколько такая способность мозга важна для решения повседневных задач, попробуйте взять два карандаша — один вертикально держать перед собой, а другим коснуться верхушки первого. Просто! Но если один глаз закрыть, это нехитрое действие получится не с первого раза. Монокулярное зрение не позволяет адекватно оценивать расстояние.
К сожалению, наличие обоих глаз еще не гарантирует бинокулярность. Иногда картинки, которые получает мозг, слишком разные, и совместить их он не может. Тогда один глаз, передающий более качественное изображение, назначается главным, а работа второго мозгом подавляется. В этом случае переход на двухмерный «режим» дает человеку больше шансов на адаптацию, чем ориентирование в искаженном 3D-мире.
В офтальмологии такое явление называется амблиопией глаза . Другое название — синдром ленивого глаза .
Симптомы амблиопии
Симптоматику амблиопии очень сложно заметить: обычно страдающие ей дети настолько малы, что даже не понимают, что могут видеть как-то иначе, а если понимают, то чаще всего не могут объяснить.
Что должно насторожить родителей:
- если глаза отличаются друг от друга — например, смотрят в разные стороны, одно веко полуприкрыто;
- если ребенок жалуется, что не может нормально видеть, читать, писать.
Из-за чего развивается амблиопия?
Причины того, что глаз становится ленивым , абсолютно разные. Амблиопия развивается, как правило, в младенческом или раннем детском возрасте. Чаще всего ей предшествуют другие офтальмологические проблемы.
В зависимости от этиологии заболевания можно выделить четыре основных ее типа:
- Дисбинокулярная амблиопия развивается при косоглазии — глаз отклоняется от центральной оси при фокусировке, или глаза движутся независимо друг от друга. Это наиболее частая причина амблиопии .
- Рефракционная амблиопия. Вторая по распространенности причина. Связана она с нарушением преломляющей способности одного глаза (миопия, дальнозоркость, астигматизм). Отличие в рефракции при этом — три и более диоптрий. Чем больше разница в оптической силе глаз, тем сильнее выражен синдром.
- Обскурационная (депривационная) амблиопия — возникает при наличии физического препятствия прохождению светового луча внутрь глаза. Например, помутнение хрусталика при катаракте, рубцы на роговице и прочие.
- Истерическая амблиопия — какие-либо поражения элементов зрительной системы отсутствуют. Человек перестает видеть в момент сильных эмоциональных переживаний. Мозг временно блокирует зрительное восприятие.
Чем опасна амблиопия?
Из-за нарушения бинокулярного зрения может испортиться координация движений, воспринимать зрительную информацию станет сложнее. Детям труднее учиться, взрослым — работать и делать домашние дела. От чего-то придется отказаться — например, водить при амблиопии нельзя.
Синдром «ленивого глаза» может повлиять на координацию движений, а зрительную информацию станет воспринимать сложнее. 
К сожалению, амблиопия глаза не проходит самостоятельно. И самое худшее, что можно сделать — это игнорировать проблему или откладывать лечение.
Любые невостребованные органы и ткани в организме неизбежно атрофируются. Слишком неэкономно снабжать их кислородом и питательными веществами. Ленивый глаз будет все больше утрачивать функциональную состоятельность, вплоть до полной слепоты. В нем постепенно могут атрофироваться и глазодвигательные мышцы. Так косоглазие может являться не только причиной амблиопии, но и стать ее следствием, то есть осложнением.
Чем раньше приступить к коррекции амблиопии, тем выше шансы на полное восстановление зрения.
Как лечить ленивый глаз ?
Лечебные мероприятия, в первую очередь, направлены на устранение причины болезни. А причину определяют на основе комплексной диагностики глаз.
При синдроме ленивого глаза проводится дифференцированная терапия — это значит, что методы комбинируются и дополняют друг друга.
Основные способы лечения амблиопии глаза:
- Оптическая коррекция — очки, линзы, обеспечивающие четкое изображение, идентичное на обеих сетчатках. Эффективна на ранних стадиях. На более поздних — смена диоптрий происходит постепенно, чтобы избежать появления диплопии (двоения бинокулярного изображения).
- Окклюзия — закрытие специальной повязкой одного глаза на какое-то время: либо здорового глаза, чтобы создать условия для активизации деятельности амблиопичного, либо используется обратный метод, либо попеременное закрытие.
- Хирургическая коррекция — при косоглазии, при опущении века.
- Лазерная коррекция — для улучшения остроты зрения у взрослых пациентов, которым очки или линзы по каким-либо причинам не подходят.
- Активная зрительная терапия — совокупность методов для восстановления содружественных движений глазных яблок и улучшения фиксации взгляда. Для этого применяются специальные приборы, компьютерные программы, упражнения.
- Запущенность заболевания. Например, врожденную катаракту важно устранить в первые два месяца жизни ребенка. Тогда отвечающие за зрение отделы мозга смогут получать визуальную информацию и развиваться. Более позднее лечение не даст положительной динамики. При приобретенной амблиопии 1 степени расстройства бинокулярного зрения может еще не быть. У пациентов с амблиопией 2 степени наблюдается только монокулярное зрение.
- Разновидность амблиопии. Рефракционную амблиопию лечат преимущественно консервативно — подбором специальной оптики, позднее можно провести лазерную коррекцию зрения . Обскурационную — только оперативно. При косоглазии помогает, как правило, хирургическое вмешательство в сочетании с аппаратным лечением и комплексом специальных упражнений.
- Возраст пациента, в котором была начата коррекция. У детей до 6-7 лет зрение успешно восстанавливается. У взрослых ленивый глаз вылечить сложнее, требуется больше времени и другие методы коррекции.
- Тщательность соблюдения всех рекомендаций пациентом, его нацеленности на результат.
- Правильность подбора терапевтических методик.
Профилактика амблиопии — это ранняя ее диагностика. Не пренебрегайте ежегодными осмотрами у офтальмолога. Лечение амблиопии тем эффективнее и быстрее, чем раньше к нему приступить. По возможности обращайтесь к опытным врачам, в клиники с современным оборудованием.
Хорошего вам зрения!
Первые ретинальные импланты
Пару лет назад на рынке было доступно три ретинальных импланта, которые прошли клинические испытания и были сертифицированы государственными регулирующими органами: европейским CE Mark и американским FDA.

Бионические импланты — это целая система внешних и внутренних устройств.
IRIS II (Pixium Vision) и Argus II (Second Sight) имели внешние устройства (очки с видеокамерой и блок обработки видеосигнала). Слепой человек смотрит при помощи камеры, с нее картинка направляется в процессор, где изображение обрабатывается и распадается на 60 пикселей (для системы Argus II). Затем сигнал направляется через трансмиттер на электродную решетку, вживленную на сетчатке, и электрическим током стимулируются оставшиеся живые клетки.
В немецком импланте Alfa АMS (Retina Implant) нет внешних устройств, и человек видит своим собственным глазом. Имплант на 1600 электродов вживляется под сетчатку. Свет через глаз попадает на светочувствительные элементы и происходит стимуляция током. Питается имплант от подкожного магнитного коннектора.

Все три ретинальных импланта больше не производятся, так как появилось новое поколение кортикальных протезов (для стимуляции коры головного мозга, а не сетчатки глаза). Однако хотя проектов по фундаментальным разработкам по улучшению ретинальных имплантов еще много, ни один из них не прошел клинические испытания:
- Улучшенный имплант DRY AMD PRIMA компании Pixium с увеличением количества электродов для стимуляции большего количества клеток сетчатки проходит клинические испытания. Для участия в программе испытаний еще ищут пять кандидатов;
- Retina Implant AG закрыли производство;
- Second Sight проводят клинические испытания своего кортикального импланта, но в марте 2020 года компания уволила 80% сотрудников из эксплуатационно-производственного подразделения.
Кортикальные системы имплантации
Кортикальные протезы — это подгруппа визуальных нейропротезов, способных вызывать зрительные восприятия у слепых людей посредством прямой электрической стимуляции затылочной коры мозга, которая отвечает за распознавание изображений. Этот подход может быть единственным доступным лечением слепоты, вызванной глаукомой, терминальной стадией пигментного ретинита, атрофией зрительного нерва, травмой сетчатки, зрительных нервов и т.п. За последние пять лет ученые решили задачу создания такого внутрикортикального визуального нейропротеза, с помощью которого можно было бы восстановить ограниченное, но полезное зрение.
В 1968 году Г.С. Бридли и В.С. Левин провели первую операцию по установке кортикальных имплантов. Первый имплант состоял из шапочки с коннекторами (устанавливали на череп под кожу) и отдельной дуги с электродами (устанавливали под череп), которые стимулировали кору головного мозга. Эксперимент был проведен на двух добровольцах для оценки возможности получения полезного зрения. Позднее импланты были извлечены. Технология кортикальных имплантов была заморожена по причине провоцирования приступов эпилепсии при стимуляции большего количества клеток мозга.

Кортикальный имплант Orion
Спустя 45 лет американский лидер разработки ретинальных имплантов Second Sight создал кортикальную протезную систему ORION. В конце 2017 года Second Sight получили разрешение от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) на проведение клинических испытаний. До апреля 2018 года было установлено шесть устройств. По результатам испытаний оказалось, что все пациенты ощущали зрительные стимулы, a у трех пациентов результаты были схожи с ретинальным имплантом Argus II и дали полезное предметное зрение. Клинические испытания будут проходить до июня 2023 года. Обязательным условием установки импланта является наличие у пациента зрительного опыта, то есть он может использоваться только для людей со сформированной зрительной корой, которые родились зрячими и потеряли зрение.

Кортикальный нейропротез CORTIVIS
Испанские ученые разработали кортикальный имплант под названием CORVITIS. Протез состоит из нескольких компонентов. Одна или две камеры обеспечивают получение изображения, которое затем обрабатывается биопроцессором, чтобы преобразовать визуальный образ в электрические сигналы. На втором этапе информация сводится в серию изображений и передается по радиочастотной связи на имплантированное устройство. Этот радиочастотный блок обеспечивает беспроводную передачу питания и данных во внутреннюю систему. Имплантированный электронный блок декодирует сигналы, определяет и контролирует форму напряжения и амплитуду формы волны, которая будет подаваться на соответствующие электроды. Клинические испытания на пяти пациентах завершатся в мае 2023 года.

Интракортикальный зрительный протез (WFMA)
Американские ученые разработали технологию многоканальной внутрикортикальной стимуляции с помощью беспроводных массивов металлических микроэлектродов и создали беспроводную плавающую микроэлектродную решетку (WFMA).
Система протеза состоит из группы миниатюрных беспроводных имплантируемых решеток-стимуляторов, которые могут передавать информацию об изображении, снятом на встроенную в очки видеокамеру, непосредственно в мозг человека. Каждая решетка получает питание и цифровые команды по беспроводной связи, так что никакие провода или разъемы не пересекают кожу головы. Посылая команды в WFMA, изображения с камеры передаются непосредственно в мозг, создавая грубое предметное визуальное восприятие изображения. Хотя восприятие не будет похоже на нормальное зрение, с его помощью человек может вести самостоятельную деятельность. Система ICVP получила одобрение FDA для проведения клинических испытаний.

Кортикальный протез NESTOR
Голландские ученые также разработали схожую технологию системы протезирования. Принцип функционирования протеза такой же, как в проектах выше. Камера отправляет сигнал на имплант, который состоит из тысяч электродов и смарт-чипа. С помощью процессора зрительное восприятие можно контролировать и регулировать.
«Хотя полное восстановление зрения пока кажется невозможным, кортикальные системы создают по-настоящему значимые визуальные восприятия, при помощи которых слепые люди могут распознавать, локализировать и брать предметы, а также ориентироваться в незнакомой среде. Результат — в существенном повышении уровня жизни слепых и слабовидящих. Такие вспомогательные устройства уже позволили тысячам глухих пациентов слышать звуки и приобретать языковые способности, и такая же надежда существует в области визуальной реабилитации», — обнадежил Андрей Демчинский.
Бионические глаза и нейропротезы: как технологии возвращают зрение слепым

Мы привыкли ассоциировать зрение лишь с глазами. Однако помимо самих глазных яблок в процессе участвует зрительная кора головного мозга, которой мы фактически «видим», и нервные пути, которые соединяют глаза с мозгом. Практически на каждом этапе можно попытаться реализовать протезирование.
Российский опыт ретинального протезирования
В России в 2017 году при поддержке фондов «Со-единение» и «Искусство, Наука и Спорт» было приобретено и установлено два ретинальных импланта Argus II американской компании Second Sight. Это единственные операции по восстановлению зрения, которые были проведены в России за все время. Каждая операция вместе с реабилитацией стоила порядка 10 млн руб, а сама система имплантации для одного пациента — порядка $140 тыс. Все прошло успешно, и два полностью слепых жителя Челябинска — Григорий (не видел 20 лет) и Антонина (не видела 10 лет) — получили предметное зрение. Предметное зрение означает, что человек может видеть очертания предметов — дверь, окно, тарелку — без деталей. Читать и использовать смартфон они не могут. Оба пациента имели диагноз «пигментный ретинит» (куриная слепота).
На момент 2019 года в мире установлено около 350 имплантов, произведенных компанией Second Sight. Около 50 тысяч россиян нуждаются в подобном протезе сетчатки.
В России опытом в протезировании зрения может похвастаться лишь один проект — АНО Лаборатория «Сенсор-Тех».
«Трендом в фундаментальных разработках бионических протезов является стремление сделать их максимально безопасными, приближенными к биологическим тканям людей и с максимально возможным разрешением. Но настоящую революцию вызвали кортикальные импланты, и смысл в ретинальных имплантах пропал, так как они ставятся только при пигментном ретините и возрастной макулярной дегенерации при отсутствии ряда противопоказаний. Кортикальные же импланты значительно расширяют горизонт показаний и позволяют восстанавливать полезное зрение даже людям, вовсе лишенным глаз», — рассказал Андрей Демчинский, к.м.н., руководитель медицинских проектов АНО Лаборатория «Сенсор-Тех».
На свежий взгляд: пять технологий, меняющих офтальмологию уже сейчас

В 2019 году израильские ученые разработали уникальное устройство для слепых и слабовидящих людей — «умный глаз» — Оркам (OrCam). Он представляет собой миниатюрную камеру, которая крепится к очкам.
Суть прибора заключается в том, что он распознает надписи и текст, мгновенно озвучивая их через динамик. Для начала работы необходимо указать пальцем на объект. Таким образом можно читать книги, ценники в магазине или меню ресторана. Прибор способен также отличать, где текст идет подряд, а где по столбцам, а также понимать его на неровных поверхностях.
Кроме того, гаджет научили узнавать лица. Для этого достаточно сфотографировать своих знакомых и записать на аудио их имена. При приближении одного из таких людей «умный глаз» сообщит об этом своему владельцу. Но и это еще не все. Если появится новый человек, девайс с точностью его опишет, например, «пожилой мужчина».
Такая же возможность доступна и при покупке продуктов. Для этого необходимо сделать снимки любимых товаров, и гаджет подскажет, когда они будут поблизости.
Изобретение «умный глаз» — большой шаг на пути к улучшению качества жизни тех пациентов, которым пока нет другой возможности помочь. Главное, что он поддерживает русский язык и доставляется в Россию.
Уже не первый год ведутся исследования и разработки бионического глаза. Однако пока его применение не получило широкого распространения.
Во-первых, большую роль играет высокая стоимость операции. Цена самого прибора составит около $150 тыс. (почти 10 млн руб.), а всего лечения, включая операцию по имплантации и реабилитацию, — уже около 12 млн руб. Устройства до сих пор не имеют сертификации на территории России.
Во-вторых, необходим ряд условий, без которых проведение операции бессмысленно.
- Наличие нервной связи между нервными клетками в глазном яблоке и головном мозге. В случае, если они полностью атрофированы, установка бионического глаза эффекта не даст.
- Пациентом должен быть человек с нормальным зрением в прошлом и развитыми отделами головного мозга, отвечающими за зрение. В таком случае, он сможет идентифицировать очертания объектов с реальными предметами. Ведь, к сожалению, даже при самых лучших результатах, после операции бионический глаз позволяет лишь различать свет и темноту, а также видеть какое-то движение крупных предметов.
Сегодня нейрофизиологи продолжают исследования, чтобы лучше понять, как мозг обрабатывает зрительную информацию. В дальнейшем это позволит создать более совершенные устройства.
Еще одним достижением исследовательской деятельности в области офтальмологии стала 3D-печать роговицы. Ее создали ученые из Университета Ньюкасла в Англии. Официальное название проекта — «3D-биопечать аналога стромы роговицы» (3D Bioprinting of a CornealStroma Equivalent).
Здесь важно пояснить, что роговица — это прозрачный слой глаза, который пропускает свет. При ее повреждении в результате травм или заболеваний человек может полностью потерять зрение. Сегодня в мире около 5 млн пациентов, нуждающихся в пересадке роговицы. К сожалению, доноров очень мало, но искусственная ткань позволит решить данную проблему.
Но, как и в случае с бионическим глазом, технология 3D-роговицы пока еще не до конца доработана. Следующие несколько лет будут проходить ее исследования на животных, и лишь потом, возможно, появятся первые пациенты, которым проведут экспериментальную трансплантацию.
Коррекция миопии ReLEx SMILE
А вот технологии, позволяющие не столько вернуть, сколько улучшить зрение, например, при таком распространенном заболевании как близорукость, дошли сейчас до пика своего развития. В 2018 году ученые Артур Эшкин, Жерар Мур и Донна Стрикленд стали лауреатами Нобелевской премии благодаря своей работе по созданию фемтосекундного лазера. Именно он лег в основу новой методики коррекции миопии СМАЙЛ (ReLEx SMILE).
Сегодня уникальная технология используется в ведущих клиниках по всему миру, поскольку позволяет произвести операцию по восстановлению зрения на каждом глазе всего за 25 секунд! При этом, в отличие от методик предыдущего поколения, таких как ЛАСИК (LASIK) или ФРК, роговица практически не повреждается. На ней делается небольшой разрез размером всего 2 мм. Всю остальную работу лазер производит сквозь толщу верхнего слоя глаза. Благодаря такой малоинвазивной технологии улучшить зрение можно даже тем, кому другими методами оперировать близорукость противопоказано, например, пациентам с «синдромом сухого глаза» или тонкой роговицей. Процедура безболезненная, а уже на следующий день после SMILE человек может возвращаться к своей обычной жизни: работать за компьютером, пользоваться косметикой, заниматься спортом и даже летать на самолете.
VR-очки и персональные трекеры
Но чтобы не доводить до операции, а вовремя обратиться к врачу, ученые создали еще одну технологическую разработку — VR-очки для самостоятельной проверки зрения. С одной стороны они прикрепляются к смартфону, с другой — прислоняются к лицу испытуемого. Пользователь запускает мобильное приложение и смотрит в окуляр, на противоположном конце которого — экран телефона.

Уже через одну минуту результаты проверки остроты зрения, контрастной чувствительности и цветового восприятия готовы. Эти данные выгружаются в облако и сортируются по дате. Таким образом, обладатель прибора может понять, есть ли у него динамическое ухудшения зрения и не пора ли обратиться к офтальмологу. Кроме того, устройство разрешено использовать, находясь в очках или контактных линзах, чтобы оценить, подходят ли выбранные диоптрии в данный момент либо их стоит заменить. Стоимость гаджета колеблется в районе 6 тыс. руб.
К сожалению, тестирование устройства показало, что оно выдает неточные результаты. Одному пациенту со зрением 100% оно выдало результат лишь 80%, у другого же отработало корректно. Таким образом, устройство пока требует доработки. Справедливости ради скажу, что это субъективный метод проверки зрения, так что погрешности могут быть даже у офтальмолога.

Та же компания EyeQue выпустила и другой продукт, с помощью которого можно самостоятельно проверить рефракцию — присутствие близорукости, дальнозоркости или астигматизма.
Для получения результатов необходимо соединить две полоски на экране смартфона в десяти положениях.

Каждый глаз проверяется отдельно. На основании полученных данных человек может самостоятельно заказать себе очки или контактные линзы. Стоимость измерителя составляет около 2 тыс. руб. К сожалению, в Россию данные гаджеты пока не поставляются.
В целом, благодаря новым технологиям, современная офтальмология шагнула очень далеко. Как правило, при своевременной диагностике заболевания пациенту можно помочь сохранить зрение. Но даже в тех случаях, где пока медицина бессильна, мы говорим — не отчаивайтесь! Наука идет вперед такими быстрыми шагами, что уже завтра может появиться решение конкретно вашей проблемы.
Материалы по теме
Лазерная коррекция зрения — это одна из самых проверенных и предсказуемых операций. Но, как и любое оперативное вмешательство, лазерная коррекция может иметь побочные эффекты.
Как сохранить хорошее зрение после лазерной коррекции? Мы спросили наших врачей, есть ли какие-то методы, помогающие улучшить зрение и сохранить его на долгие годы. Подробнее о гимнастике для глаз — в нашей статье.
Что такое катаракта? Как ее определить и правильно вылечить? Из чего складывается лечение катаракты и как правильно подготовиться к операции 一 читайте в нашей статье.
Материалы по теме
Лазерная коррекция зрения — это одна из самых проверенных и предсказуемых операций. Но, как и любое оперативное вмешательство, лазерная коррекция может иметь побочные эффекты.
Как сохранить хорошее зрение после лазерной коррекции? Мы спросили наших врачей, есть ли какие-то методы, помогающие улучшить зрение и сохранить его на долгие годы. Подробнее о гимнастике для глаз — в нашей статье.
Что такое катаракта? Как ее определить и правильно вылечить? Из чего складывается лечение катаракты и как правильно подготовиться к операции 一 читайте в нашей статье.
История создания зрительного протеза
Немецкий психолог Иоганн Пуркинье в 1823 году заинтересовался вопросами зрения и галлюцинаций, а также возможностью искусственной стимуляции зрительных образов. Принято считать, что именно он впервые описал зрительные вспышки — фосфены, которые он получил при проведении простого опыта c аккумулятором, пропуская через голову электрический ток и описывая свой визуальный опыт.
Спустя 130 лет, в 1956 году, австралийский ученый Дж. И. Тассикер запатентовал первый ретинальный имплант, который не давал какого-то полезного зрения, но показал, что можно искусственно вызывать зрительные сигналы.
Ретинальный имплант (имплант сетчатки) «вводит» визуальную информацию в сетчатку, электрически стимулируя выжившие нейроны сетчатки. Пока вызванные зрительные восприятия имели довольно низкое разрешение, но достаточное для распознавания простых объектов.
Но глазное протезирование долго тормозилось из-за технологических ограничений. Прошло очень много времени, прежде чем появились какие-то реальные разработки, которые смогли дать «полезное зрение», то есть зрение, которым человек мог бы воспользоваться. В 2019 году в мире насчитывалось около 50 активных проектов, фокусирующихся на протезировании зрения.
Читайте также:

