Воспаление слепой кишки что это
Обновлено: 16.05.2024

Изолированное воспаление слепой кишки или тифлит входит в круг достаточно серьезных патологий. При отсутствии лечения воспалительный процесс распространяется на другие отделы кишечника и приводит к тяжелым осложнениям.
Распространенность патологии
Показатели заболеваемости варьируются в зависимости от методов и области исследований. Например есть такие данные:
- Заболевание встречается у 5,3% пациентов, госпитализированных по поводу гематологических злокачественных новообразований, химиотерапии по поводу солидных опухолей или апластической анемии.
- У пациентов с тяжелой нейтропенией распространенность примерно 3,5%. Увеличивают риск химиотерапевтические препараты таксаны и средства, вызывающие мукозит.
- Дети, которым проводится курс лечения по поводу злокачественных патологий (например, лейкозов), болеют примерно в 10% случаев.
Тифлит часто возникает у пациентов с аутоиммунными состояниями, принимающими иммуносупрессивные препараты. У вышеперечисленных групп лиц, тифлит протекает тяжело.
Когда возникает на фоне других заболеваний (запоры, расстройства моторики и др) проходит в более легкой форме, но часто становится хроническим.

Что такое апластическая анемия
Тактика после операции
После удаления все образования необходимо полностью исследовать под микроскопом. При обнаружении доброкачественной аденомы или даже ракового очага в аденоме, но ограниченном подслизистой оболочкой, необходимо остановиться на локальном удалении опухоли и не предпринимать более обширных процедур. Однако необходимо убедиться, что:
- полип был полностью удален;
- рак хорошо дифференцируется;
- линия разреза не проходит через опухолевую ткань (минимальный свободный край поражения составляет 2 мм);
- инфильтрации лимфатических или кровеносных сосудов нет.
Если любой из этих критериев не выполняется, следует выполнить сегментарную резекцию толстой кишки с удалением локальных лимфатических узлов.
МКБ-10
K52 Другие неинфекционные гастроэнтериты и колиты
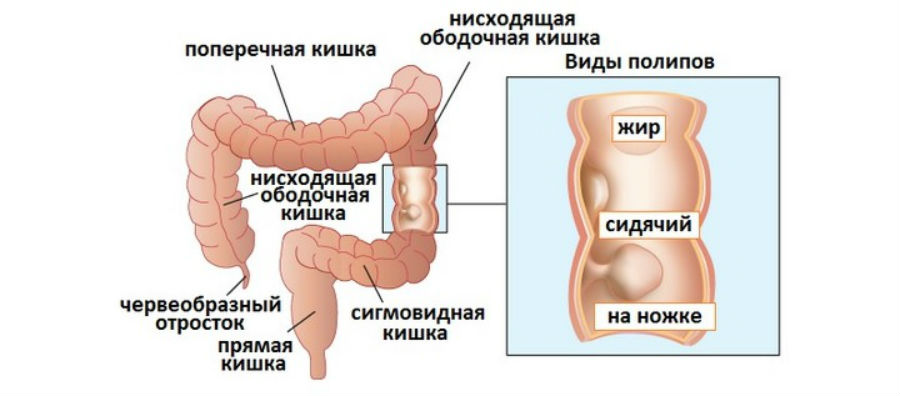
Виды аденом
Аденомы – это самый распространенный тип неопластических полипов у взрослых – они составляют около 70% всех полипов, удаленных при колоноскопии. Выделяют их разные типы на основе микроскопического и макроскопического строения.
Аденоматозный полип
Аденомы в толстой кишке могут принимать разные формы. Поражения имеют:
- характер полипа на узкой ножке;
- вид полипа без ножки;
- могут быть слегка вдавлены в слизистую оболочку.
Возможны также различные промежуточные формы. Аденомы без ножки потенциально более опасны. Когда они превращаются в злокачественную опухоль, они более инвазивны и могут быстрее проникнуть в стенку кишечника и другие органы. Некоторые аденомы без ножки, такие как зубчатая аденома, также имеют тенденцию быстрее переходить в рак.
Гистологически, на основании микроскопического исследования, различают четыре типа аденом прямой кишки:
- тубулярный;
- трубчато-ворсинчатый тип (смешанный);
- ворсинчатый;
- зубчатый.
Другой признак, оцениваемый при гистопатологическом исследовании, – это степень дисплазии. Все аденомы характеризуются дисплазией эпителиальных клеток. В зависимости от степени выраженности дисплазия бывает низкой и высокой. Термин обозначает степень размножения железистых эпителиальных клеток.
Аденомы с дисплазией эпителия низкой степени имеют более низкий риск рака, а аденомы с дисплазией высокой степени имеют более высокий шанс злокачественной трансформации. Если клетки с высокой степенью дисплазии пересекают слизистую оболочку и проникают в подслизистую оболочку, процесс ассоциируется с инвазивным раком.
Диагностика
Диагностика изменений в толстой кишке должна проводиться при появлении любого из вышеперечисленных симптомов. Здоровые люди также могут пройти обследование, например в рамках программы скрининга.
- Колоноскопия. Эндоскопические исследования имеют огромное значение в диагностике аденом. Первичный метод выявления колоректальных аденом – колоноскопия. Это вид обследования, при котором аппарат вводится через задний проход. Во время него можно оценить слизистую толстой кишки. Эндоскоп также может удалять и собирать аденомы для гистопатологического исследования, поэтому метод относят к диагностическому и лечебному. Половина всех аденом находится в пределах диапазона гибкого фибросигмоидоскопа. Колоноскопия проводится как в амбулаторных условиях, так и во время пребывания в стационаре. Полипы, собранные во время колоноскопии, имеют размер около нескольких сантиметров.
- Гистопатологическое исследование Невооруженным глазом невозможно точно отличить доброкачественное образование от злокачественного. Определяется характер опухоли и ее гистологический тип. Это обязательная процедура, так как от нее зависит дальнейшее лечение.
Отсутствие аденомы и обнаружение гиперпластических полипов в дистальной части толстой кишки завершают диагностический процесс (риск развития более проксимальной аденомы составляет всего 1-3%). Обнаружение аденом в прямой или сигмовидной кишке, независимо от их диаметра, требует полной колоноскопии, так как риск прогрессирующей высшей аденомы составляет 5-7%. Чувствительность полной колоноскопии для обнаружения полипов диаметром ≤7 мм составляет >90%.
- Контрастная клизма . Диагностическая ценность клизмы с контрастом ограничена, особенно если она не выполняется с использованием метода двойного контрастирования. Даже в хороших центрах чувствительность этого метода при обнаружении высыпаний диаметром >1 см не превышает 60-70%.
- Колонография. Компьютерная томография дает лучшие результаты, чем диагностическая клизма. Хотя многорядная спиральная компьютерная томография выявляет 90% полипов диаметром >1 см, этот метод не получил широкого распространения.
Лечение
Аденому толстой кишки необходимо удалить. Техника проведения процедуры зависит от размеров полипа и его ножки:
- Полипы на ножке и диаметром >7 мм должны быть иссечены во время эндоскопии с помощью диатермической петли.
- Образования размером ≤7 мм можно удалить с помощью щипцов для биопсии, холодной петли или разрушить с помощью щипцов для горячей биопсии, электрокоагулирующих захваченную ткань.
- Более крупные полипы без ножки (>2 см в диаметре) удаляются с помощью диатермической петли по частям или путем эндоскопической диссекции подслизистой оболочки.
- Очень большие полипы на ножке (диаметр головки 3,5-4 см) и полипы на широком основании (диаметр основания более 4 см) требуют удаления при помощи лапаротомического доступа. В специализированных центрах полипы на широком основании также могут быть удалены путем эндоскопической диссекции подслизистой оболочки.
У некоторых людей с синдромами семейного полипоза прогноз неблагоприятный из-за очень высокого риска превращения аденом в злокачественное новообразование. Чтобы максимально снизить этот риск, рекомендуется профилактическое удаление толстой и прямой кишки с формированием стомы.
Причины развития тифлита
Существует целый ряд причин и факторов риска, способных спровоцировать тифлит:
Инфекционные. Микроорганизмы, вызывающие тифлит, в основном полимикробные: грамотрицательные бациллы, грамположительные кокки, анаэробы и грибы.
Наиболее часто выделяемые организмы включают:
- Pseudomonas aeruginosa — синегнойная палочка;
- Escherichia coli — кишечная палочка;
- Klebsiella spp. — клебсиеллы;
- стрептококки группы viridans;
- Enterococcus — энтерококки;
- Bacteroides spp. — бактероиды;
- Clostridium spp. — клостридии;
- Candida spp. — дрожжеподобный грибок.
Иммуносупрессия. Снижение иммунитета любое, в том числе ятрогенное, способствует развитию тифлита, причем более тяжелых форм. Иммунодефицит возникает при приеме химиотерапевтических препаратов, ВИЧ, лейкозах и некоторых других состояниях (например, поражениях печени и селезенки).

Клебсиеллы в кишечнике
Прогноз и профилактика
Исход болезни зависит от своевременности диагностики и лечения. При неосложненном течении прогноз для пациентов благоприятный, в случае генерализации воспалительного процесса — сомнительный. Для профилактики тифлита необходимо проводить адекватную терапию болезней пищеварительного тракта и острых инфекций, следить за своевременностью опорожнения кишечника, соблюдать принципы рационального питания. При появлении первых симптомов важно вовремя обратиться к проктологу, чтобы не допустить развития осложнений.
Тифлит
Тифлит — это вариант сегментарного колита, при котором в воспалительный процесс вовлечена слепая кишка. Проявляется тупой или распирающей болью справа в подвздошной области, уплотнением и повышенной подвижностью слепой кишки, абдоминальными коликами, диспепсическими явлениями, при длительном течении — кишечной интоксикацией. Диагностируется с помощью копрограммы, УЗИ и обзорной рентгенографии брюшной полости, лапароскопии. Для лечения используют антибиотики, ферментные препараты, пробиотики, пребиотики, растворы для инфузий. При деструкции кишечной стенки показана сегментарная резекция, экстраперитонизация слепокишечного купола.
Симптомы
Подавляющее большинство колоректальных аденом ( особенно размером <1 см в диаметре) доброкачественные и не имеют никаких симптомов. Единичные аденомы часто обнаруживаются случайно или во время скрининг-колоноскопии. Однако эти изменения имеют некоторые симптомы. Основной симптом аденомы:
-
. Полипы могут отслоиться, что приведет к кровотечению. Особенно это касается полипов на ножке. Это кровотечение может проявляться по-разному, например как гематохезия или ректальное кровотечение.
- Анемия (обычно легкой степени). Незначительное, но продолжительное кровотечение может привести к симптомам железодефицитной анемии.
- Чрезмерное давление , напряжение при дефекации;
- Слизь в стуле.
Большие аденомы также могут вызывать непроходимость пищеварительного тракта или изменять характер дефекации, например запор или диарею.
Всегда следует учитывать риск злокачественного новообразования. Его присутствие, помимо перечисленных выше симптомов, способно вызвать значительную потерю веса, боль в животе. В запущенных формах – даже появление опухоли, ощущаемой через брюшную полость, и симптомы, вызванные метастазами в другие органы.
Аденома и риск колоректального рака (аденокарциномы)
Одно из осложнений колоректальной аденомы – аденокарцинома, то есть превращение в злокачественную опухоль. Риск рака также зависит от нескольких факторов:
- Гистологическое строение . Большие зубчатые аденомы имеют несколько десятков процентов риска развития рака. У трубчатых полипов он намного меньше;
- Размер поражения . Риск злокачественного процесса увеличивается с размером аденомы;
- Генетика . Наибольший риск касается людей с генетическим отягощением. Сотни или даже тысячи полипов встречаются при таких синдромах, как синдром семейного аденоматозного полипоза, синдром Гарднера, синдром Тюрко или синдром Пейтца-Егерса. При некоторых из этих заболеваний риск развития злокачественной опухоли в течение нескольких лет достигает 100%. Эти люди должны находиться под постоянным медицинским наблюдением.
Полное излечение колоректального рака может быть гарантировано только в том случае, если заболевание диагностировано достаточно рано. Чтобы предотвратить развитие рака или выявить его как можно раньше, проводится скрининг с помощью профилактической колоноскопии.
Методы неспецифической профилактики тифлита
Предупредить многие патологии кишечника можно, соблюдая следующие правила: своевременное обращение к проктологу и гастроэнтерологу для скрининга заболеваний ЖКТ и при появлении жалоб, правильное питание и регулярное освобождение кишечника.
Консервативное лечение тифлита
- покой кишечника с назогастральной аспирацией;
- внутривенное введение жидкости;
- парентеральное питание, если показано.
Замещение тромбоцитов следует начинать при наличии тяжелой тромбоцитопении или кровотечения. Любая коагулопатия должна быть исправлена.
Рекомендации по антимикробной терапии:
- Препараты должны соответствовать антимикробному воздействию на пациента, бактериемии и местной резистентности;
- Пациент должен получить противомикробный препарат широкого спектра действия, который защищает от грамотрицательных и анаэробных микроорганизмов, поскольку они являются наиболее распространенными микроорганизмами, вызывающими тифлит;
- Монотерапия пиперациллин-тазобактамом, карбапенемом возможна. Однако, если есть подозрение на мукозит, следует принять меры и начать лечение, направленное против грамположительных бактерий. Тогда следует рассматривать ванкомицин;
- Исследования показывают, что у пациентов, получавших комбинированную антимикробную терапию, включая тигециклин, выживаемость хорошая. Однако результаты могут быть связаны с конкретными эпидемиологическими характеристиками микробов в этом центре.
Что касается других препаратов, использование гранулоцитарного колониестимулирующего фактора (G-CSF или КСФ) все еще остается спорным, а польза от этой терапии неясна.
В первое время необходим голод, затем назначают диету с исключением острых, консервированных, сырых, богатых клетчаткой блюд и алкоголя. Прием ферментов, средств для нормализации флоры и от метеоризма по назначению.
Пациенты также должны пройти обследование на предмет хирургического лечения, и всем им показана ранняя консультация хирурга.
Диета для людей с аденомой кишечника
Один из факторов риска развития колоректального рака – диета с низким содержанием клетчатки и углеводов и высоким содержанием жиров . Поэтому диета, богатая клетчаткой, не только поможет поддерживать правильную работу кишечника, но и снизит риск развития колоректального рака.
Рекомендуемое минимальное содержание пищевых волокон составляет около 30 г в день. Людям с запорами или другими функциональными расстройствами кишечника рекомендуется придерживаться диеты с повышенным содержанием клетчатки до 40 г в день. Хорошие источники клетчатки – это отруби, цельнозерновой хлеб и крупа (пшеница, гречка, перловка, овсянка).
Диагностика
Топическая постановка диагноза зачастую затруднена, что объясняется полиморфностью и неспецифичностью клинической картины заболевания. Диагностический поиск при подозрении на тифлит предусматривает комплексное обследование пациента с применением современных лабораторных и инструментальных исследований. Наиболее информативными являются:
- Микроскопическое исследование кала. В копрограмме определяется большое количество исчерченных мышечных волокон, зерен крахмала и растительной клетчатки. На развитие воспалительного процесса указывает кислая реакция кала и обилие йодофильной микрофлоры. Дополнительно выполняется анализ кала на скрытую кровь для исключения кровотечений из кишечника.
- УЗИ абдоминальных органов. В случае тифлита сонография позволяет обнаружить утолщение и отечность слепой кишки, сглаженность складок слизистой. Также при УЗИ органов брюшной полости обращают внимание на состояние червеобразного отростка и прилежащих отделов кишечника. В начальной стадии заболевания метод может быть недостаточно информативным.
- Рентгенологическое исследование. Обзорная рентгенография брюшной полости производится с целью экспресс-диагностики и оценки общего состояния ЖКТ. Для визуализации структуры слепой кишки проводят ирригоскопию с двойным контрастированием. При тифлите обнаруживают сужение просвета кишечника, сглаженность гаустр, деформацию и укорочение слепой кишки.
В общем анализе крови наблюдаются типичные признаки воспалительного процесса: лейкоцитоз, увеличение СОЭ, возможно появление зернистости в нейтрофилах. В биохимическом анализе крови все показатели обычно в пределах нормы. Для установления этиологии заболевания осуществляют бактериологический посев кала с последующим определением чувствительности выделенных микроорганизмов к антибиотикам. В сложных случаях рекомендована диагностическая лапароскопия.
В первую очередь тифлит необходимо дифференцировать с острым аппендицитом. Решающее значение в постановке правильного диагноза имеют данные ультразвукового исследования (утолщение стенок слепой кишки, отсутствие изменений в червеобразном отростке). Также учитывается скорость развития болезни (острое начало характерно для аппендицита) и наличие симптомов раздражения брюшины. У пожилых больных нужно проводить дифференциальную диагностику с опухолевыми образованиями. Пациентов с тифлитом обследует проктолог, хирург.
Симптомы тифлита
Пациенты обычно жалуются на ряд симптомов:
- Лихорадку . У лиц с тяжелой нейтропенией лихорадка иногда отсутствует;
- Боли в животе . Боль в животе может быть диффузной или локализованной, как правило, в правом нижнем квадранте; . В тяжелых случаях диарея может иметь кровянистый характер.
У пациентов также бывает вздутие живота и паралитическая кишечная непроходимость. Жесткий живот может указывать на перфорацию кишечника.
Тошнота, редкая рвота, запоры, чередующиеся с поносами, ассиметрично вздутый живот в нижней правой части сопровождают хроническую форму болезни. При обострении развиваются симптомы, указанные выше.
Аденомы (неопластические полипы) толстой кишки

Колоректальная аденома – это доброкачественное новообразование, обычно протекающее бессимптомно. Но безвредным это образование назвать нельзя. Аденомы бывают различных типов, способных трансформироваться в рак.
По этой причине очень важно проводить профилактические осмотры у проктолога, чтобы обнаружить новообразования на ранней стадии и не допустить их превращения в злокачественные опухоли.
Осложнения
Вследствие распространения инфекционного процесса на брюшину и окружающую клетчатку формируются перитифлиты и паратифлиты, которые имеют сходную клиническую картину и верифицируются только при инструментальном обследовании пациента. При таких осложнениях тифлита слепая кишка баллонообразно раздута, плотная, практически не смещается при пальпации. Контактное инфицирование подвздошных лимфоузлов приводит к развитию мезаденита, который протекает с резкими болями и фебрильной лихорадкой.
Воспалительные изменения кишки при тифлите могут провоцировать баугинит и недостаточность баугиниевой заслонки, что сопровождается массивным проникновением патогенной флоры из толстого кишечника и возникновением синдрома избыточного бактериального роста (СИБР). Наиболее тяжелое осложнение болезни — генерализация процесса с вовлечением листков брюшины и развитием перитонита. Без лечения это состояние приводит к шоку, сепсису и полиорганной недостаточности.
Хирургическое лечение тифлита
Хирургическое вмешательство показано пациентам с осложненным тифлитом.
Критерии для хирургического вмешательства включают:
- Стойкое желудочно-кишечное кровотечение после устранения нейтропении и тромбоцитопении и коррекции нарушений свертываемости крови;
- Наличие свободной внутрибрюшинной перфорации;
- Клиническое ухудшение, требующее поддержки вазопрессорами или больших объемов жидкости, предполагающее неконтролируемый сепсис;
- Развитие симптомов внутрибрюшного воспалительного процесса, который при отсутствии нейтропении обычно требует операции.
Объем вмешательства зависит от осложнения (удаление части кишки, санация). Осложнения хирургии: возможность повторного кровотечения, повышенного риска инфекции и плохого заживления. Но операция спасает жизни при осложненном тифлите и улучшает исход.
Дифференциальная диагностика тифлита
Дифференциальный диагноз включает инфекцию Clostridium difficile, поэтому это состояние (псевдомембранозный колит, ассоциированный с клостридиями) требует исключения. Кроме того, клиническая картина похожа на острый аппендицит, который можно отличить от тифлита с помощью визуализации (УЗИ, КТ).
Другие состояния, которые могут вызвать колит и кишечное кровотечение, включают:
- цитомегаловирусный колит;
- реакцию «трансплантат против хозяина» у соответствующих пациентов;
- норовирусную инфекцию;
- ишемический колит.
Наблюдение после полипэктомии
Колоректальные аденомы могут рецидивировать. Через 3-5 лет после полипэктомии они снова обнаруживаются у 30-40% пациентов. По этой причине пациенты, подвергающиеся эндоскопическому удалению аденомы, нуждаются в периодическом медицинском и колоноскопическом обследовании:
- у пациентов с 1-2 тубулярными аденомами с дисплазией низкой степени нет необходимости в контрольной колоноскопии (группа низкого риска);
- у пациентов с 3-4 аденомами, или если присутствует хотя бы одна с диаметром 1-2 см, или с ворсинчатым компонентом, или с дисплазией высокой степени колоноскопию следует проводить через 3 года (группа промежуточного риска);
- у пациентов с минимум 5 аденомами, или когда обнаружена по крайней мере одна с диаметром > 2 см, или с аденомой с раком рекомендуется выполнить колоноскопию через один год (группа высокого риска);
- время последующих анализов колоноскопии зависит от результатов первой контрольной колоноскопии;
- в случае удаления аденомы на ножке фрагментами через 2-6 месяцев необходима контрольная колоноскопия (для оценки полноты полипэктомии).
Прогноз излечения при тифлите
Показатели смертности от тифлита достигают 50%, особенно если у пациента есть трансмуральное воспаление или перфорация кишечника. Однако, с ранним распознаванием воспаления слепой кишки и правильным лечением, прогноз благоприятный.
Распространенность и возраст развития
Колоректальные аденомы могут появиться в любом возрасте, но значительное увеличение заболеваемости происходит после 30 лет. В основном они встречаются у людей старше 50 лет. Это наиболее частое предраковое состояние толстой кишки.
Большинство аденом имеют диаметр менее 1 см и имеют тенденцию к злокачественному образованию. Риск заметно увеличивается при аденомах на поздних стадиях, то есть >1 см в диаметре, с ворсинчатым элементом или дисплазией высокой степени.
Для развития полипа среднего размера требуется 5 лет, а для превращения в инвазивный рак – 10 лет. Аденомы на поздних стадиях выявляются примерно у 4% людей старше 50 лет, обследованных колоноскопически, причем без клинических симптомов. Инвазивный рак – примерно у 1%.
Диагностика
Тифлит обычно диагностируется клинически, когда у пациента с нейтропенией наблюдается боль в правом нижнем квадранте. А физикальное обследование выявляет отсутствие шумов кишечника, вздутие, болезненность при пальпации, максимальную в правом нижнем квадранте, или пальпируемое образование в правом нижнем квадранте.
Кроме того, мукозит может быть виден на слизистой оболочке полости рта или анального канала, что подтверждает диагноз.
Другие результаты обследования пациентов с осложненным тифлитом будут признаками и симптомами системной воспалительной реакции. Пациенты выглядят больными, обезвоженными, имеют лихорадку с нестабильными показателями жизнедеятельности. Требуются комплексные обследования брюшной полости.
Визуализирующие исследования, необходимые в диагностике тифлита:
- Рентгенограмма брюшной полости показывает пневматоз кишечника, свободный воздух в брюшине, утолщение стенки кишечника;
- УЗИ выявляет утолщение стенки кишечника в области слепой кишки с преобладанием увеличения подслизистой основы. Исследования показали, что УЗИ сопоставимо с КТ, поэтому оно становится все более широко используемым методом без лучевой нагрузки для установления тифлита. Часто лечение начинают сразу после сонографии, не дожидаясь других тестов;
- КТ является окончательным визуализирующим исследованием. Результаты КТ обычно включают диффузное утолщение кишечной стенки, образование брыжейки, дилатацию кишечника и пневматоз.
Окончательный диагноз обычно основывается на сочетании клинических и рентгенологических данных, перечисленных выше. Однако отсутствие четкого определения болезни затрудняет достижение консенсуса по критериям диагностики тифлита.
Критерии постановки диагноза:
- Наличие лихорадки (температура в подмышечных впадинах выше 38,0 C или ректальная температура выше 38,5 C)
- Боль в животе (не менее 3 степени, определяемой пациентом с использованием ВАШ визуальной аналогичной шкалы боли в диапазоне от 1 до 10)
- Демонстрация утолщения стенки кишечника более чем на 4 мм (поперечное сканирование), более чем на 30 мм (продольное сканирование) в любом сегменте с помощью УЗИ или КТ.
Из лабораторных тестов клинический и биохимический анализы, коагулограмма обязательны. Выявляются признаки воспаления, нейтропения, тромбоцитопения.
Культуральное исследование содержимого кишки проводят для определения чувствительности.
Лечение тифлита
Выбор терапевтической тактики зависит от причин, вызвавших заболевание, динамики развития воспаления, наличия и выраженности деструктивных процессов. Пациентам с неосложненным течением тифлита рекомендована консервативная терапия в сочетании с разгрузочной диетой и последующим переходом на употребление механически и химически щадящих продуктов. Из лекарственных препаратов обычно применяются:
- Антибиотики. При выборе антибактериального средства учитывают чувствительность возбудителя тифлита. В качестве пробной терапии до получения результатов бактериологического посева назначают антибиотики широкого спектра действия — цефалоспорины, полусинтетические пенициллины, аминогликозиды и др.
- Энзимные препараты. Заместительная ферментная терапия показана пациентам, у которых развитие тифлита обусловлено мальабсорбцией и мальдигестией. В подобных ситуациях назначение энзимов поджелудочной железы позволяет улучшить переваривание пищевых веществ и нормализовать химический состав химуса.
- Пребиотики и пробиотики. Применяются для коррекции дисбиоза. При восстановлении естественного толстокишечного биоценоза ингибируется рост патогенных бактерий. С учетом клинической ситуации используются препараты с культурами кишечной флоры (пробиотики) или компоненты пищи, ферментируемые в толстой кишке.
- Инфузионная терапия. Если в клинической картине тифлита выражена диарея, введение коллоидных и кристаллоидных растворов дает возможность восполнить дефицит жидкости в организме, поддержать кислотно-щелочной и электролитный баланс. На фоне инфузионной терапии уменьшаются возможные признаки интоксикации.
При связи тифлита с хроническими инфекциями, аутоиммунными и другими заболеваниями толстого кишечника терапия основной патологии проводится по соответствующим протоколам. Медикаментозное лечение часто дополняют физиотерапевтическими методами — массажем кишечника и локальными тепловыми процедурами, улучшающими пассаж каловых масс. Хирургические вмешательства (сегментарную резекцию, экстраперитонизацию купола слепой кишки) осуществляют при механической обструкции толстого кишечника, угрозе перфорации некротизированной слепокишечной стенки.
Механизм развития
Механизм развития тифлита еще не полностью ясен и, вероятно, является вторичным по отношению к множеству основных причин. Более понятен при иммунодефиците.
Воздействие цитотоксических препаратов нарушает слизистую оболочку кишки, что делает возможной из нее транслокацию бактерий. Этот механизм подтверждается гистологическими находками отека кишечной стенки, набухания кровеносных сосудов и разрушения поверхности слизистой оболочки. Толстый и опухший кишечник с участками язв и кровоизлияний присутствовал при хирургическом вмешательстве и вскрытии. Нейтропения еще больше усугубляет риски, вызывая снижение иммунитета и неспособность контролировать трансмуральную транслокацию патогенов.
Есть также мнение, что может способствовать развитию заболевания прямое проникновение злокачественных клеток в интерстициальную стенку.
Слепая кишка чаще всего участвует в тифлите из-за ее растяжимости и ограниченного кровоснабжения.
Причины тифлита
Воспалительный процесс в слепой кишке возникает при активации облигатной кишечной микрофлоры (чаще всего псевдомонад и других анаэробных грамотрицательных палочек) или обсеменении слизистой оболочки патогенными микроорганизмами. По наблюдениям специалистов в сфере клинической проктологии, основными факторами, предрасполагающими к развитию тифлита, являются:
- Хронические запоры. Застой каловых масс в полости слепой кишки сопровождается нарушением кислотно-щелочного баланса и провоцирует активное размножение микроорганизмов. В группу риска входят пациенты с нарушениями толстокишечной моторики, долихоколоном, болезнью Гиршпрунга, другими заболеваниями с обстипационным синдромом.
- Инфекционно-воспалительные патологии. Гематогенное обсеменение слепой кишки возможно при сепсисе, гриппе и брюшном тифе. При хронически протекающнм кишечном туберкулезе и абдоминальном актиномикозе тифлит обычно сочетается с илеитом. Лимфогенное распространение инфекции наблюдается при аппендиците, правостороннем аднексите и оофорите.
- Иммунодефицит. Тяжелые варианты воспалительно-некротического поражения слепой кишки развиваются на фоне иммуносупрессии, в том числе ятрогенного происхождения. Высокая вероятность возникновения тифлита отмечается у больных, которые страдают ВИЧ-инфекцией, острыми лейкозами и гипоспленизмом, принимают цитостатические препараты.
- Непереносимость некоторых пищевых продуктов. Тифлит может провоцироваться изменением состава химуса при нарушениях переваривания и всасывания лактозы, глютена, животных и растительных белков. В ряде случаев заболевание становится единственным клиническим проявлением пищевой аллергии, длительное время протекающей латентно.
У части пациентов развитие патологии связано с болезнью Крона и другими аутоиммунными заболеваниями кишечника. Предпосылкой к тифлиту часто являются неправильные пищевые привычки с употреблением жирной, соленой, жареной, копченой пищи с красителями и консервантами, неоправданно большого количества продуктов, в которых содержится клетчатка. Способствующим фактором могут стать тяжелые физические нагрузки, сопровождающиеся напряжением мышц брюшного пресса.
Общие сведения
Тифлит или нейтропенический энтероколит (НЭК) — тяжелое воспалительное заболевание участка кишечника (слепой кишки), возникающее у пациентов с нейтропенией и ослабленным иммунитетом. Это критическое состояние связано с высокой смертностью.
Патогенез патологии до конца не изучен. Считается, что воспаление возникает из-за перемещения бактерий через слабую и рыхлую слизистую кишечника, поврежденную химиотерапией.
Диагноз обычно ставится на основании результатов КТ брюшной полости у пациента с признаками или симптомами нейтропенического энтероколита. Лечение в основном состоит из внутривенных антибиотиков. При возникновении осложнений при необходимости рассматривается операция.
Общие сведения об аденомах толстой кишки
Аденома – это разновидность доброкачественного новообразования.
Аденома кишечника – это аномальный рост клеток железистого эпителия, выстилающего толстую кишку. Эти клетки образуют комковатое тело, проникающее в просвет кишечника. Обычно оно принимает форму полипа внутри толстой кишки.
Полипы желудочно-кишечного тракта – это ограниченные тканевые изменения, выступающие над уровнем слизистой оболочки. Большинство полипов толстой кишки, особенно единичные, возникают спорадически, но некоторые из них, особенно множественные, генетически детерминированы.
- Злокачественные . Неопластические полипы включают аденомы, представляющие собой предраковое состояние толстой кишки.
- Доброкачественные . Одиночные неопухолевые полипы, как правило, не становятся злокачественными и обнаруживаются случайно во время колоноскопии. Самый распространенный среди них – гиперпластический полип. Небольшие образования этого типа (<5 мм), расположенные в прямой кишке, не имеют клинического значения, и их следует отличать от аденом только с помощью биопсии. С другой стороны, большие гиперпластические полипы и связанные с ними зубчатые аденомы могут стать злокачественными и, следовательно, должны рассматриваться как нормальные аденомы.
Повышение заболеваемости колоректальными аденомами наблюдается с возрастом и у генетически отягощенных людей. Хотя большинство аденом доброкачественные и бессимптомные, существует риск осложнений, включая развитие аденомы в злокачественную опухоль.
Тифлит
Тифлит – редкая разновидность сегментарного колита, характеризующаяся воспалением слепой кишки. Патология может быть первичной или развиваться на фоне других заболеваний – аппендицита, болезни Крона, абдоминального актиномикоза, туберкулеза.
Причины тифлита
Причина воспаления – активация условно-патогенной микрофлоры кишечника или обсеменение его слизистой патогенными бактериями. Факторами, которые могут спровоцировать заболевание, являются:

- Хронические запоры. При застое каловых масс нарушается кислотно-щелочной баланс, что ведет к размножению патогенной микрофлоры.
- Инфекционно-воспалительные заболевания. Помимо активации микроорганизмов, обитающих на слизистой, в кишечник бактерии могут попасть с током крови или лимфы из очагов воспаления, расположенных рядом со слепой кишкой. Гематогенный путь размножения характерен для сепсиса, гриппа, а лимфогенный – для аппендицита, правостороннего оофорита или аднексита.
- Иммунодефицитные состояния. Тифлит развивается у пациентов с ВИЧ-инфекцией, острыми лейкозами, а также у больных, принимающих цитостатики.
- Непереносимость определенных продуктов питания. При нарушении усвоения лактозы, глютена, белков растительного и животного происхождения изменяется состав химуса, что вызывает раздражение слизистой с последующим воспалением слепой кишки.
Предпосылками к тифлиту могут служить погрешности питания – злоупотребление жирными, солеными, острыми блюдами, а также продуктами, богатыми консервантами и красителями. Не последнюю роль играют чрезмерные физические нагрузки, при которых сильно напрягаются мышцы брюшного пресса.
Патогенез
При остром тифлите воспаленный участок слизистой отекает. Постепенно кровообращение ухудшается, что приводит к развитию ишемии. Чаще всего воспаление носит экссудативно-катаральный характер, но если оно развивается на фоне иммуносупрессии, процесс становится язвенно-некротическим.
При хроническом тифлите локальные изменения слизистой выражены не так ярко, как при острой форме заболевания. Среди них преобладают инфильтративно-пролиферативные и фиброзно-склеротические процессы. Стенка слепой кишки постепенно утолщается, в результате чего ухудшается моторика, и каловые массы чаще застаиваются на этом участке кишечника, что приводит к аутоинтоксикации. Кроме того, нарушается реабсорбция воды.
Симптомы тифлита

Основа клинической картины – тупые или распирающие боли с локализацией в правой подвздошной области. Они усиливаются во время физической нагрузки или при смене положения тела. Иногда пациента беспокоят колики, которые возникают через несколько часов после еды.
Дополняет клиническую картину диспепсия. Больной жалуется на тошноту, рвоту, ухудшение аппетита, запоры, которые сменяет диарея. При хронической форме заболевания пациента постоянно мучает метеоризм.
Осложнения
- Перитифлиты и паратифлиты. Развиваются, когда воспаление переходит на окружающие слепую кишку ткани. . Возникает при проникновении инфекции в лимфоузлы брыжейки тонкого кишечника.
- Баугинит. Воспаление баугиниевого клапана, который препятствует забросу каловых масс из слепой кишки обратно в подвздошную. Параллельно может возникнуть недостаточность баугиниевой заслонки, что приведет к синдрому избыточного бактериального роста. . Наиболее серьезное осложнение, которое при отсутствии своевременного лечения способно привести к шоку, сепсису и полиорганной недостаточности с последующим летальным исходом.
Диагностика тифлита

У тифлита нет специфических симптомов, поэтому диагноз ставят на основании данных комплексного обследования пациента, куда входят:
-
. Образцы изучают под микроскопом. При тифлите в них будет много поперечно-полосатых мышечных волокон, зерен крахмала и растительной клетчатки. Кроме того, на воспалительный процесс будут указывать кислая реакция кала и наличие йодофильной микрофлоры. . Проводят с целью исключения кишечного кровотечения. . В результатах будут неспецифические изменения, свидетельствующие о воспалительном процессе – лейкоцитоз, повышение СОЭ.
- Бактериологический посев кала. Необходим для уточнения вида возбудителя и его чувствительности к антибиотикам.
- Обзорная рентгенография кишечника. Позволяет оценить общее состояние пищеварительного тракта.
- Ирригоскопия с двойным контрастированием. Дает возможность изучить слепую кишку, уточнить ее форму, растяжимость, эластичность, осмотреть баугиниевую заслонку. При тифлите будет сужение ее просвета, сглаженность складок, деформация и укорочение. Сразу после опорожнения кишечника обязательно исследуют органические и функциональные изменения стенки слепой кишки. . Необходимо для осмотра соседних структур и определения распространенности патологического процесса.
При неоднозначных результатах обследования проводят диагностическую лапароскопию.
Методы лечения

Тактика ведения пациента зависит от причины заболевания и характера сопутствующих патологий. При неосложненном тифлите прибегают к консервативным методам лечения в сочетании с диетой. Пациенту назначают следующие группы препаратов:
- Антибиотики. Их подбирают с учетом чувствительности патогенных микроорганизмов, вызвавших воспаление.
- Энзимные средства. Они помогают улучшить пищеварение.
- Пробиотики и пребиотики. Необходимы для нормализации микрофлоры кишечника.
- Инфузионная терапия. Проводят в случае длительной диареи с целью восстановления потерянной жидкости. Кроме того, такие мероприятия способствуют дезинтоксикации организма.
Параллельно с медикаментозным лечением пациенту назначают физиотерапевтические тепловые процедуры и массаж, которые улучшают движение каловых масс по кишечнику.
К хирургическому вмешательству прибегают в случае полной обструкции просвета слепой кишки или угрозе перфорации ее стенки.
Прогноз заболевания зависит от своевременной диагностики и лечения. При неосложненном тифлите он благоприятный, в противном случае – довольно сомнительный, особенно если патологический процесс становится генерализованным.
Осложнения при воспалении слепой кишки
Патология опасна именно осложнениями:
- При отсутствии своевременной помощи воспаление слепой кишки распространяется. Местно может развиться абсцесс.
- При вовлечении лимфоузлов возникает мезаденит.
- Часто развивается баугинит — воспаление заслонки между подвздошной и слепой кишкой, называемой баугиниевой.
- При формирующейся впоследствии недостаточности илеоцекального клапана возникает СИБР.
- Перфорация слепой кишки и кровотечение возможны при остром тифлите.
Наиболее тяжелое осложнение перитонит возникает при переходе воспаления на соседние структуры, брюшину. В двух последних случаях требуется неотложное вмешательство.

Перитонит
Патогенез
Механизм развития тифлита зависит от особенностей основного фактора, спровоцировавшего воспалительный процесс. При острых инфекциях зачастую возникает выраженная локальная реакция с отеком кишечной стенки, паретическим расширением сосудов, нарастающими нарушениями кровообращения и ишемическими явлениями. В большинстве случаев острое воспаление является экссудативно-катаральным, при выраженной нейтропении у больных с признаками иммуносупрессии возможно язвенно-некротическое поражение слепой кишки.
Для хронического тифлита, связанного с длительно текущими инфекциями, аутоиммунными процессами, застоем кишечного содержимого и непереносимостью пищевых продуктов, характерна меньшая выраженность экссудативного компонента, преобладание инфильтративных и пролиферативных фиброзно-склеротических процессов. Утолщение слепокишечной стенки приводит к нарушениям моторики, усугублению копростаза, нарушению процессов реабсорбции воды из каловых масс, возникновению аутоинтоксикации.
Общие сведения
Тифлит — редко диагностируемая форма сегментарного колита с воспалительным поражением проксимальных отделов толстого кишечника. Встречается преимущественно у 25-60-летних пациентов на фоне атонических или спастических запоров. Одинаково часто возникает у женщин и мужчин. В детском возрасте осложняет течение острых лейкозов и выявляется у 10% детей, принимающих химиотерапевтические препараты. При инфекционных заболеваниях, аппендиците, тяжелом иммунодефиците заболевание протекает остро, в остальных случаях воспаление слепой кишки является хроническим. Актуальность своевременной диагностики тифлита связана с тяжестью осложнений при деструктивной форме болезни.

Осложнения
Наиболее важные осложнения после эндоскопической полипэктомии толстой кишки:
- перфорация (0,1-0,2% пациентов);
- местный перитонит;
- кровотечение (<1% пациентов, оно может появиться даже через 2 недели).
В случае перфорации выполняется экстренная операция. Значительный дефицит гемоглобина у пациента требует переливания эритроцитов, а тяжелая перитонеальная реакция (или местный перитонит) – антибактериального лечения.
Симптомы тифлита
Клиническая картина заболевания может развиваться быстро (при острых инфекционных болезнях) или постепенно. Основным симптомом тифлита являются распирающие или тупые боли в животе с локализацией в правой подвздошной области. Болевой синдром усиливается при физической нагрузке, перемене положения тела. Иногда возникают колики в животе через 4-5 часов после приема пищи. При пальпации можно обнаружить локальную болезненность в зоне проекции слепой кишки, ее уплотнение, подвижность.
Для патологии характерны диспепсические расстройства: тошнота, однократная рвота, снижение аппетита, чередование диареи и запоров. Патогномоничный признак тифлита — появление императивного позыва к дефекации сразу после пробуждения. При хроническом течении болезни возникает постоянное вздутие и асимметрия живота. В случае осложненного варианта заболевания нарушается общее состояние пациентов: наблюдается повышение температуры тела, разлитые абдоминальные боли, многократная рвота.
Факторы риска
Механизм образования аденомы сложен и зависит от многих факторов. Доказанные факторы риска развития колоректальных аденом включают:
- возраст (пожилой);
- низкую физическую активность;
- диету с низким содержанием клетчатки;
- курение;
- употребление алкоголя;
- диету, богатую насыщенными жирами;
- генетические факторы.
Читайте также:

