Инфицирование ребенка при прохождении по родовым путям
Обновлено: 14.05.2024
Передача врождённых и перинатальных инфекций плоду происходит через плаценту (внутриутробные инфекции), во время родов или при контакте с физиологическими жидкостями матери. Длительное разрушение плодных оболочек также способствует развитию внутриутробных заболеваний. Кроме того, заражение может произойти и после рождения (при контакте с матерью и другими людьми).
Врожденная краснуха
Первый признак врождённой краснухи — желтуха, как следствие развития гепатита. Часто возникает гемолиз и тромбоцитопеническая пурпура, а также слабовыраженные клинические проявления менингоэнцефалита. У некоторых новорождённых обнаруживают признаки метафизарной дисплазии. Инфицированные дети при рождении обычно имеют сниженную массу тела и отстают в физическом развитии.
В тяжёлых случаях болезнь обычно заканчивается летальным исходом. Наиболее грозные осложнения — незаращение артериального протока, катаракта, глухота, ретинопатия.
Тест на антитела к краснухе (IgM), которые можно обнаружить в крови детей до 3-го мес жизни, даёт положительный результат. При заболевании матери в I триместре вероятность развития патологии у ребёнка составляет 60%, поэтому некоторые женщины предпочитают прерывать беременность. В дальнейшем риск заметно снижается (2% после 20-й нед), в связи с чем выбор между рождением ребенка с вероятными нарушениями в развитии и прерыванием беременности необходимо делать крайне осторожно.
Цитомегаловирус у плода и новорожденного
Инфекция проявляется примерно в 1% случаев, при этом тяжёлая форма заболевания развивается только у 1% инфицированных. Наиболее высокий риск заражения плода отмечают на сроке гестации, соответствующем I триместру беременности. Симптомы заболевания у новорождённых — сниженная масса тела, гепатомегалия, спленомегалия, тромбоцитопения, продолжительная желтуха, повышенная возбудимость, судорожный синдром, аномальный мышечный тонус и двигательные расстройства.
Наиболее частые осложнения — микроцефалия, нейросенсорная глухота. Нередко обнаруживают кальцификацию головного мозга, гемиплегию (паралич мышц одной стороны тела), замедление психомоторных реакций, хориоретинит и миопатию. Диагностика основана на обнаружении антител к цитомегаловирусу (IgM) или определении экскреции вируса в течение первых двадцати дней жизни.
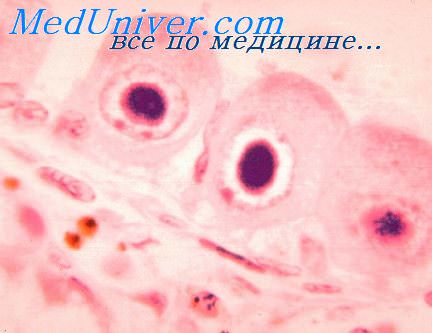
Возбудитель ЦМВ инфекции
Врожденная инфекция вируса простого герпеса
Первичная инфекция, вызванная вирусом простого герпеса, сопровождается виремией. При этом может произойти трансплацентарное заражение плода. При врождённом инфицировании дети рождаются с тяжёлыми отклонениями (пневмония, менингоэнцефалит, гепатоспленомегалия, цитопения), но лишь у некоторых из них присутствуют герпетические очаги на коже и слизистых оболочках. Лечение ацикловиром позволяет снизить смертность с 80—90% до 10—15%.
Терапию следует начинать до получения результатов лабораторного анализа. Первичная инфекция также возникает при заражении от матери, страдающей генитальным герпесом. При этом в первые дни жизни ребёнка возникают очаги на коже, конъюнктиве, слизистой оболочке рта и половых органов, а в 50% случаев наблюдают генерализованное течение инфекции. Лечение: внутривенное введение ацикловира.
Ветряная оспа плода
Инфицирование плода ветряной оспой возникает при заражении беременной в I—II триместре беременности, при этом вероятность передачи инфекции плоду составляет 3%. Заболевание характеризуется развитием рубцовой контрактуры в области лимбических структур головного мозга, микроцефалии или офтальмомикрии. Непривитые беременные в течение десяти дней после возможного заражения (контакта) должны пройти профилактический курс введения иммуноглобулина (содержащим антитела к вирусу ветряной оспы).
Ветряная оспа новорождённых возникает при заболевании матери в течение одной недели до родов. Смертность составляет 40%, поэтому в первые 48 ч жизни ребёнку необходимо ввести специфический иммуноглобулин. При ухудшении состояния следует незамедлительно начать лечение ацикловиром. Применение нормального иммуноглобулина человека не защищает новорождённого от заражения. В некоторых странах применяется вакцина.
Врожденный листериоз
Трансплацентарная передача Listeria monocytogenes происходит при заражении матери инфекцией, протекающей бессимптомно. Заболевание матери на ранних стадиях беременности обычно приводит к смерти плода, а на более поздних — к преждевременным родам. Инфекцию новорождённых обычно осложняет бактериемия, гепатоспленомегалия, менингоэнцефалит, тромбоцитопения и пневмония. При интранатальном заражении инфекция развивается в течение первых двух недель жизни ребенка и сопровождается менингитом и бактериемией.
Для выделения возбудителя на анализ отбирают кровь, спинномозговую жидкость, плацентарную ткань и послеродовую жидкость из матки. Инфицированную мать и ребёнка помещают в отдельную палату, так как они могут стать причиной вспышки заболевания в родильном отделении. Препарат выбора — ампициллин (иногда в комплексе с гентамицином); длительность лечения 2—6 нед.
Врожденный сифилис
Благодаря эффективным пренатальным исследованиям случаи врождённого сифилиса в настоящее время достаточно редки. У заражённых детей обнаруживают лихорадку, а также симптомы, свойственные вторичному сифилису, сыпь, кондиломы и трещины на слизистых оболочках. При развитии остеохондритов возникает выраженный болевой синдром. Очень часто отмечают постоянный насморк (сопение, гнусавость).
Для подтверждения диагноза применяют темнопольную микроскопию образцов поражённой кожи и слизистых оболочек. Специфические IgM или другие антитела персистируют в организме свыше 6 мес после перенесённой инфекции. Поздние симптомы (глухота, атрофия зрительного нерва, паретический нейросифилис) наблюдают в возрасте 12—20 лет. Нередко возникают бугристые образования на лобных костях, хронический большеберцовый периостит, перфорация передних зубов, деформация первых постоянных коренных зубов и высокий изгиб нёба. Препарат выбора — пенициллин.
Врожденный токсоплазмоз
Вероятность врождённого токсоплазмоза варьирует в разных регионах. Например, в Великобритании его регистрируют достаточно редко, а во Франции — часто. При заражении беременной трансплацентарную передачу инфекции плоду наблюдают в каждом третьем случае. Наиболее высок риск развития патологии плода (мертворождение, смерть после рождения, кальцификация головного мозга, церебральный паралич и эпилепсия) при заражении женщины в I и II триместре беременности.
Хориоретинит может возникать только спустя некоторое время после рождения и быть единственным симптомом болезни. Токсоплазмоз у матери подтверждают при обнаружении специфических антител (IgM) или сероконверсии. IgM также обнаруживают у инфицированных новорождённых. Применение спирамицина позволяет снизить риск трансплацентарного заражения, но не влияет на исход заболевания у новорождённых.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Осложнения родов — патологические состояния, которые возникают в процессе родовой деятельности, связаны с ней, влияют на течение и исход родов. Проявляются нарушением сократительной активности миометрия, болевым синдромом, кровотечениями, ухудшением общего состояния роженицы (головокружением, слабостью, потерей сознания, комой). Для диагностики используют приемы наружного акушерского осмотра, влагалищное исследование, кардиотокографию, реже — УЗИ, в последовом периоде — ревизию родовых путей и матки. Тактика ведения родов при осложнениях определяется характером выявленной патологии, может предполагать как естественное, так и оперативное родоразрешение.
Общие сведения
На сегодняшний день только 37% родов протекают физиологически. В остальных случаях определяются различные виды осложнений, а 23-25% родов завершаются хирургическим путем. По результатам исследований в сфере акушерства и гинекологии, наиболее частыми осложнениями являются разрывы шейки матки (до 27% случаев родов) и промежности (7-15%), преждевременное излитие околоплодных вод (12-15%), аномалии родовых сил (около 10%), инфекционные процессы (2-8%), кровотечения (2-5%) и преждевременная отслойка плаценты (0,45-1,2%). При неправильном ведении осложненные роды представляют угрозу здоровью и жизни как матери, так и плода. Несмотря на постоянное снижение показателей материнской смертности, ежегодно при родах в России умирает до 200 женщин.

Причины осложнений родов
Патологическое течение родов может быть обусловлено провоцирующими факторами со стороны матери, плода и его оболочек. Основными причинами нарушений, возникающих в родах, являются:
- Патологическая беременность. При осложненном гестационном периоде возрастает риск нарушений в родах — преждевременной отслойки плаценты, слабости родовых сил, декомпенсации хронических заболеваний матери, кровотечений.
- Анатомические особенности родовых путей. Узкий таз, объемные образования шейки, влагалища, органов малого таза, высокая промежность становятся физическими препятствиями для прохождения плода. При инфантилизме, седловидной матке и других аномалиях развития чаще снижается сократительная активность миометрия. Возрастное уменьшение эластичности тканей повышает вероятность их разрыва.
- Воспалительные заболевания. При наличии эндометрита, цервицита, кольпита, хориоамнионита возрастает риск кровотечений, родового травматизма матери, инфицирования ребенка при прохождении по родовым путям.
- Ранее перенесенные инвазивные вмешательства. Рубцово-измененные ткани половых органов хуже растягиваются, менее устойчивы к нагрузкам, возникающим в родах. Поэтому у женщин после гинекологических операций и диагностических манипуляций (абортов, выскабливаний и т. п.) чаще наблюдаются такие осложнения, как травмы мягких тканей.
- Травмы в прошлых родах. Рубцы, сформировавшиеся после прошлых разрывов промежности, шейки и тела матки, более подвержены повреждениям.
- Экстрагенитальная патология. Гипертоническая болезнь, сахарный диабет, почечная недостаточность, миопия и прочие хронические заболевания могут декомпенсироваться в родах. Некоторые из них повышают вероятность кровотечений, затяжного течения, ДВС-синдрома и других осложнений.
- Неправильное положение и предлежание. Роды при косом положении, тазовом, лобном или затылочном предлежании сопровождаются родовым травматизмом, преждевременным излитием околоплодных вод, выпадением пуповины и мелких частей плода. Естественное родоразрешение при поперечном положении плода невозможно.
- Анатомические особенности ребенка. При больших размерах, гидроцефалии или грубых врожденных дефектах плоду сложнее пройти по родовому каналу. В таких случаях возрастает вероятность женского и пренатального травматизма.
- Многоплодная беременность. Роды более чем одним ребенком, особенно если они первые, чаще характеризуются осложненным течением с повышенным риском кровотечений и травматизма.
- Патология плодных оболочек. Кровотечения, гипоксия плода и другие осложнения родов могут быть вызваны ранним разрывом амниотического пузыря, обвитием или выпадением пуповины, мало- или многоводием, плотным прикреплением, приращением, врастанием, прорастанием или преждевременной отслойкой нормально либо низко расположенной плаценты.
- Врачебные ошибки. Неправильная тактика ведения беременности и родов, выбор неподходящего способа родоразрешения или вида оперативного вмешательства, необоснованная стимуляция родовой деятельности чреваты риском травматизма, иных осложнений и даже гибели женщины или ребёнка.
Классификация
В основу клинической классификации осложнений положены уровень возникающих нарушений (патология родов, повреждения у матери или плода), их характер и время возникновения. Разновидностями патологических родов являются:
- Преждевременные роды. При начале родовой деятельности до 37 недели выше вероятность возникновения осложнений у плода. Поэтому даже при нормальном течении они считаются осложненными.
- Затяжные роды. Увеличение продолжительности родов из-за слабой или дискоординированной родовой деятельности, клинически либо анатомически узкого таза и других причин повышает риск травм, гипоксии, послеродовых кровотечений.
- Стремительные роды. При бурных сокращениях матки чаще возникают разрывы мягких тканей родовых путей, травмы плода, отслойка плаценты, нарушения плацентарного кровотока, гипотонические кровотечения.
- Оперативное родоразрешение. Поскольку при кесаревом сечении, наложении вакуум-экстрактора или щипцов, акушерском повороте и других вмешательствах возрастает риск развития осложнений у женщины и ребенка, такие роды заведомо рассматриваются как осложненные.
У женщины в связи с родами возможные следующие типы осложнений:
- Родовой травматизм. Под действием значительных растягивающих нагрузок в период родов возникают разрывы промежности, влагалища, шейки матки и ее тела. В наиболее тяжелых случаях наблюдаются травмы сфинктера и стенки прямой кишки, расхождение тазовых костей.
- Декомпенсация экстрагенитальных заболеваний. Значительные физические нагрузки, сопряженные с родами, способны спровоцировать гипертонический криз, острую сердечную, мозговую, почечную или печеночную недостаточность, диабетическую кому, отслойку сетчатки и иные нарушения.
- Кровотечения. При разрывах тканей, нарушениях в свертывающей системе крови, частичном или полном приращении плаценты, гипотонии миометрия нередко возникают длительные кровотечения, приводящие к значительным кровопотерям, гиповолемическому шоку и ДВС-синдрому.
- Эмболия околоплодными водами. Грозное осложнение, вызванное попаданием амниотической жидкости в кровоток матери. В 70-80% случаев заканчивается гибелью женщины, в 60-80% — смертью плода.
- Задержка частей последа в матке. Даже при отсутствии кровотечения фрагменты плаценты, приросшие или вросшие в стенку матки, представляют угрозу для здоровья женщины. Они могут стать питательным субстратом для развития воспаления либо переродиться.
- Послеродовые воспалительные процессы. При тяжелых и затяжных родах, различных инвазивных вмешательствах повышается риск развития эндометритов, аднекситов, цервицитов, перитонита и сепсиса.
Основными осложнениями родов со стороны плода считаются:
- Пренатальный травматизм. При родах ребенок может получить травму позвоночника, перелом ключицы и плечевой кости. Возможны внутриорганные кровоизлияния в ткани головного мозга, почек, печени, надпочечников, нарушения мозгового кровообращения, формирование кефалогематомы.
- Острая гипоксия. Уменьшение или полное прекращение поступления крови от матери к ребенку из-за отслойки плаценты или пережатия пуповины сопровождается кислородным голоданием. При длительной гипоксии могут возникать необратимые изменения в тканях плода.
- Инфицирование в родах. При клиническом течении или бессимптомном носительстве у матери инфекций родовых путей возможно заражение ребенка условно-патогенной флорой, возбудителями герпеса, гонореи, хламидиоза и других заболеваний.
С учетом времени появления последствий, связанных с родами, различают осложнения периода схваток (преждевременное начало, затяжное течение и др.), потужного периода (гипоксия плода, родовой травматизм, декомпенсация сопутствующей патологии), последового периода (кровотечения), послеродового периода (воспалительные заболевания). Кроме того, выделяют отдаленные последствия родов, связанные с их осложненным течением, — эктропион и рубцовую деформацию шейки матки, опущение и выпадение влагалища, матки, хорионэпителиому у женщины, ДЦП, другие инвалидизирующие симптомокомплексы и заболевания у ребенка.
Симптомы осложнений родов
Об осложненном течении родов могут свидетельствовать изменения в силе и характере схваток, болевой синдром, влагалищные выделения, нарушения общего самочувствия женщины, шевеление плода. При слабой родовой деятельности роженица отмечает редкие короткие схватки, которые обычно отличаются меньшей болезненностью. Дискоординированные схватки сопровождаются ощутимым повышением тонуса миометрия, неправильным ритмом его сокращения и расслабления, неравномерной силой схваток и болезненностью родовой деятельности. Обычно при этом женщина ощущает выраженное беспокойство.
Хотя при отсутствии анестезии боль всегда присутствует в родах, изменение ее интенсивности может свидетельствовать о развитии осложнений. Чаще выраженный болевой синдром возникает при угрожающем и начавшемся разрыве матке. Непосредственно в момент разрыва боль уменьшается, а сокращения миометрия прекращаются. Если в родах или сразу после них женщина жалуется на резкую («стреляющую») боль в области лонного сочленения, можно заподозрить расхождение или разрыв тазового кольца.
Появление обильных водянистых выделений из влагалища свидетельствует об излитии околоплодных вод. В отличие от своевременного вскрытия плодного пузыря в нормальных родах, его преждевременный разрыв считается осложнением, часто провоцирует ослабление родовой деятельности, выпадение во влагалище частей плода или пуповины. Кровянистые выделения в первом периоде родов обычно являются следствием преждевременного отслаивания плаценты. Во втором периоде они чаще всего сопровождают разрывы родовых путей, а в третьем возникают в результате гипотонии миометрия или задержки частей плаценты в маточной полости.
При развитии экстрагенитальных осложнений родов наблюдаются общие изменения в самочувствии женщины. Она может почувствовать внезапную слабость, головокружение, потерю четкости зрения, «мушки» или пелену перед глазами, сильное сердцебиение, потливость, ощущение холода, дрожь. В межсхваточном периоде и, тем более, во время схваток шевеления плода обычно не ощущаются, но при возникновении гипоксии дискомфорт, испытываемый ребенком, заставляет его активно шевелиться. Поэтому возросшая активность плода в периоде между схватками должна стать поводом для настороженности акушера-гинеколога.
Диагностика
Диагностические мероприятия во время родов направлены на оценку состояния роженицы и ребёнка, своевременное выявление осложнений и определение их тяжести. При подозрении на осложненное течение родов рекомендованы:
- Наружное акушерское исследование. Позволяет определить форму и размеры матки, высоту стояния ее дна, степень раскрытия шейки (ориентировочно), соответствие размеров таза и головки ребенка, оценить частоту, силу и ритмичность схваток, выявить участки локальной болезненности.
- Влагалищный осмотр. Применяется для определения состояния шейки матки, степени ее раскрытия, целостности амниотического пузыря, предлежащей части плода и особенностей его продвижения по родовым путям. В ходе обследования во влагалище может выявляться кровь, пуповина, части плода.
- Кардиотокография. Позволяет осуществлять мониторирование сократительной активности матки и сердцебиения плода, вовремя обнаруживать признаки гипоксии и других угроз ребенку, сопровождающихся учащением или замедлением сердечной деятельности.
- Гинекологическое УЗИ. Из-за быстрой динамики родов при их ведении ультразвуковые исследования назначают намного реже, чем при беременности. В некоторых случаях с их помощью уточняют положение плода, пуповины, состояние плаценты и рубца на матке.
- Осмотр родовых путей после родов. Ревизия шейки матки с помощью специальных ложкообразных зеркал дает возможность вовремя выявить и ушить ее разрывы. Затем на предмет разрывов осматривают влагалище и промежность.
- Ручное обследование матки. Является лечебно-диагностической процедурой. Проводится в случае подозрения на задержку в полости матки фрагментов плаценты.
При необходимости женщине назначают общий анализ крови, ЭКГ, мониторинг пульса и АД. Поскольку патологические состояния напрямую связаны с процессом родов, дифференциальная диагностика проводится между различными видами осложнений. По показаниям к ведению родов привлекают анестезиолога-реаниматолога, терапевта, невропатолога, неонатолога.
Лечение осложнений родов
Акушерская тактика направлена на выбор оптимального способа родоразрешения с минимизацией последствий для роженицы и плода. Выбор конкретных препаратов и техник определяется видом осложнений. В естественных осложненных родах назначаются:
- Стимуляторы сокращений матки. Усиливают схватки и ускоряют процесс родов у пациенток с осложнениями в виде первичной или вторичной слабости родовой деятельности.
- Токолитики. Позволяют расслабить маточную мускулатуру при бурных или дискоординированных схватках, гипертонусе, угрозе разрыва рубца.
- Обезболивающие средства. В зависимости от интенсивности боли и ее субъективного восприятия роженицей применяется широкий спектр препаратов и способов, от назначения анальгетиков до эпидуральной или паравертебральной анестезии и общего наркоза.
- Седативные препараты. Уменьшают эмоциональное напряжение, потенцируют эффект обезболивающей терапии, позволяют женщине лучше контролировать процесс родов в ответ на инструкции акушерок и врачей.
Осложнение родов кровотечением служит показанием для назначения инфузионной терапии с использованием гемостатиков, кровозамещающих растворов и препаратов крови, ингаляций кислорода через маску. При сохраняющемся кровотечении после рождения ребенка показана ревизия родовых путей на разрывы с их последующим ушиванием и ручной осмотр полости матки для обнаружения и извлечения остатков плаценты. В стремительных родах, при рождении крупного плода, ребенка с гидроцефалией или в нефизиологичном положении/предлежании, при использовании акушерских пособий или операций возрастает угроза повреждения родовых путей. Поэтому роженице в плановом порядке производят эпизиотомию.
Неправильное предлежание и положение плода является показанием для использования одного из акушерских пособий — поворота плода на головку (по Архангельскому) или ножку, классического ручного или пособия по Цовьянову при тазовом предлежании. Если положение плода препятствует естественным родам, рекомендовано кесарево сечение. При угрозе матери и ребенку для более быстрого завершения родов могут применяться акушерские операции — вакуум-экстирпация плода, его экстракция за тазовый конец или наложение акушерских щипцов. При гибели ребенка и невозможности завершения родов естественным путем или кесаревым сечением выполняют плодоразрушающие операции.
Срочное родоразрешение кесаревым сечением показано при остром возникновении угрозы жизни роженицы и ребенка (разрыве матки, отслойке плаценты, выпадении пуповины). В ряде случаев полостная операция завершается экстирпацией матки. Гистерэктомия осуществляется при массивных разрывах с формированием интралигаментарных гематом, продолжающемся кровотечении, врастании плаценты, длительном безводном периоде с осложнением его инфекционным процессом.
Прогноз и профилактика
Прогноз осложненных родов зависит от вида патологии, своевременности ее диагностики и адекватности акушерской тактики. В подавляющем большинстве случаев исход благоприятен для ребенка и для матери. В России показатель материнской смертности снижался из года в год и в 2016 году достиг исторического минимума — 8,3 случая на 100 тыс. родов. Младенческая, в том числе интранатальная смертность также постоянно сокращается. Для профилактики осложнений родов важна своевременная постановка на учет и динамическое наблюдение в женской консультации, лечение выявленных сопутствующих заболеваний и осложнений беременности, плановая госпитализация в роддом при наличии показаний. Ключевую роль для предупреждения интранатальных угроз играет правильный выбор способа родоразрешения и профессионализм медицинского персонала при ведении родов.
- Издательство «Медиа Сфера»
Кафедра оториноларингологии с курсом офтальмологии Гомельского государственного медицинского университета, Республика Беларусь
кафедра акушерства и гинекологии Гомельского государственного медицинского университета, Гомель, Беларусь, 246005
Гомельская городская центральная поликлиника, филиал №8, Гомель, Беларусь, 246031
Роль перинатальной передачи и персистенции вируса папилломы человека в развитии ювенильного респираторного папилломатоза
Журнал: Вестник оториноларингологии. 2015;80(4): 90-94
Связаться с автором ОглавлениеКафедра оториноларингологии с курсом офтальмологии Гомельского государственного медицинского университета, Республика Беларусь





В обзоре представлены данные современных исследований по изучению этиопатогенетической роли папилломавирусной инфекции в развитии респираторного папилломатоза у детей. Рассмотрены возможные пути и механизмы, а также частота и факторы риска передачи вируса папилломы человека от матери к ребенку во время беременности, родов и в постнатальном периоде. Приведены результаты исследовательских работ по изучению частоты инфицированности вирусом папилломы у детей, факторов риска персистенции данной инфекции и развития ювенильного респираторного папилломатоза. Предложены возможные пути профилактики вышеназванного заболевания.
Кафедра оториноларингологии с курсом офтальмологии Гомельского государственного медицинского университета, Республика Беларусь
кафедра акушерства и гинекологии Гомельского государственного медицинского университета, Гомель, Беларусь, 246005
Гомельская городская центральная поликлиника, филиал №8, Гомель, Беларусь, 246031
В настоящее время вирусным инфекциям придается особое значение в связи с их широким распространением, а также опасностью негативного воздействия на развитие плода, исход беременности и последуюшее здоровье ребенка [1, 2].
Особую актуальность проблема ларингеальной, оральной и генитальной папилломавирусной инфекции у детей приобрела в последнее десятилетие в связи с увеличением числа инфицированных взрослых. Передача вирусов папилломы человека (ВПЧ) возможна при генитальных контактах (непосредственно во время коитуса), контактах кожа-к-коже, мануально-генитальных контактах, орально и анально-генитальных, а также вертикально и горизонтально от инфицированной матери ребенку [3, 4]. Однозначно определить путь передачи инфекции в каждом конкретном случае крайне затруднительно. О.А. Биткина с соавторами считают, что вирус способен сохранять жизнеспособность даже на поверхности бытовых объектов, что не исключает его передачу подобным образом [5].
Предполагается, что в возрасте до 24 мес основным путем передачи ВПЧ-инфекции является интранатальное инфицирование во время прохождения ребенка через естественные родовые пути. В возрасте старше 2 лет вероятны как вертикальный путь передачи от матери плоду, но с более длительным инкубационным периодом, так и горизонтальный — от родителей или других членов семьи. Для детей в возрасте старше 8 лет, особенно с сочетанным поражением аногенитальной зоны и орально-ларингеальными папилломами, необходимо предусматривать вероятность сексуальной агрессии как одного из путей передачи ВПЧ-инфекции [6].
Российские оториноларингологи считают, что в инфицировании детей все же преобладает вертикальный путь передачи [7—10]. Однако на сегодняшний день нет достоверной информации, как часто перинатальная ВПЧ-инфекция прогрессирует у детей до развития клинических признаков ларингеальных или оральных поражений. При наличии у матерей цервикальной ВПЧ-инфекции у 4—87% новорожденных определяется ДНК ВПЧ в соскобах из полости рта [6, 11]. По результатам провеленных исследований, вирус обнаружен в амниотических водах у 15,4—23,1% беременных, а также в назофарингеальных смывах новорожденных [12—16]. Исследование, проведенное R. Rombaldi и соавт., было направлено на изучение вероятности трансплацентарной передачи папилломавирусов от матери плоду. В 23,3% соскобов из материнской и плодовых поверхностей плаценты вирусы были верифицированы, однако с учетом того, что все дети были рождены через естественные родовые пути и плацента проходила через родовой канал, не исключено контактное инфицирование плаценты. Поэтому результаты этого исследования не являются убедительным доказательством гематогенной трансмиссии ВПЧ-инфекции [цит. по 16, 17]. Некоторые авторы отмечают, что ДНК ВПЧ не определяется в ворсинах хориона [13, 18—20]. По мнению зарубежных исследователей, ВПЧ может передаваться в антенатальном периоде и кесарево сечение полностью не защищает новорожденных от вертикальной передачи вируса [16, 21]. В исследовании C. Tseng и соавт. [22] различия в частоте инфицирования детей, рожденных через естественные родовые пути и путем операции кесарева сечения, были статистически значимыми и составили 51,4 и 27,3% соответствснно. Это позволило сделать вывод, что вероятность инфицирования папилломавирусами выше у детей, рожденных через естественные родовые пути, чем оперативным путем.
По нашим данным, кумулятивная частота трансмиссии вируса папилломы человека от матери к ребенку во время беременности и родов составила 53,3%, причем при родах через естественные родовые пути данный показатель достигал 64,5%. Также было выявлено, что факторами высокого риска вертикальной трансмиссии ВПЧ-инфекции являются роды через естественные пути (р=0,0002), наличие нескольких генотипов (р=0,01) и высокая вирусная нагрузка в половых путях матери (р=0,003). Уровни вирусной нагрузки, выше которых возрастает риск вертикальной передачи, составили 4,8 lg на 100 000 клеток при родах через естественные родовые пути и 4,84 lg на 100 000 клеток независимо от метода родоразрешения [23].
Дискутабельным и малоизученным остается вопрос о возможности передачи ВПЧ через материнское молоко. По данным К. Yoshida и соавт. [24], ВПЧ в грудном молоке был обнаружен в 2 из 80 образцов (2,5%), однако в ротовой полости детей, получавших это молоко, он не был выявлен ни у одного ребенка. Результаты исследования подтверждают лишь возможность передачи ВПЧ-инфекции через материнское молоко. Однако возникает другой вопрос: каким образом вирус попадает в грудное молоко? Известно, что в состав последнего входят как эпителиальные клетки, так и клетки иммунной системы. Согласно общепринятому мнению, ВПЧ поражает эпителиальные клетки и размножается на участках перехода на кожу или слизистые оболочки, не приводя к виремии. Возможная подсказка лежит в исследовании de Villiers с соавт. [27], в котором ВПЧ был обнаружен в образцах рака молочных протоков соска, а эти опухоли имели типичные гистологические признаки ВПЧ-индуцированных опухолей человека. Данное исследование подтверждает точку зрения о патогенном механизме передачи ВПЧ ретроградным способом через сосок, ареолы, млечные каналы во время сексуального контакта.
В исследовании, проводимом нами, частота персистенции ВПЧ в ротоглотке детей, рожденных от матерей с генитальной папилломавирусной инфекцией, в возрасте 6 мес составила 12% (12/100), в возрасте 12 мес — 4,2% (2/48). У одного инфицированного ребенка был диагностирован ювенильный респираторный папилломатоз (ЮРП), у остальных детей клинических проявлений заболевания не установлено. Необходимо отметить, что более чем у половины инфицированных детей в возрасте 6 мес при их рождении вирус в аспиратах из верхних дыхательных путей не выявлен. Данный факт подтверждает значимость роли постнатального инфицирования.
Частота инфицированности верхних дыхательных путей ВПЧ у детей остается недостаточно изученной, на что указывают данные литературы по этому вопросу. По данным D. Velyvyte и соавт. [27], ДНК ВПЧ обнаружена в 23,1% биоптатов миндалин у лиц без клинических признаков респираторного папилломатоза, по данным D. Chen [28] — в 6,1% биоптатов. В исследовании J. Szvdlowski и соавт. [29], обследовавших соскобы из слизистой оболочки глотки 201 здорового ребенка в возрасте от 3 до 10 лет, ВПЧ диагностировали в 28,8% наблюдений, тогда как К. Ribeiro и соавт. [30] при ПЦР-исследовании биоптатов удаленных миндалин 100 детей в возрасте от 2 до 13 лет ни в одном случае папилломавирусы не обнаружили. Ю.Л. Солдатский и соавт. [31] выявили ДНК ВПЧ различных типов в соскобе слизистой оболочки задней стенки глотки и в биоптате глоточной и/или небных миндалин у 42,1% детей без клинических признаков ювенильного респираторного папилломатоза. Научно доказано, что одного присутствия вируса недостаточно для развития болезни, так как он длительно может персистировать в латентной форме [10].
Как правило, провоцирующим фактором в развитии клинических проявлений ЮРП могут быть иммуносупрессирующие воздействия или состояния физиологического иммунодефицита: сопутствующая вирусно-бактериальная инфекция, травма, стрессовая ситуация, беременность, способствующие реактивации ВПЧ и трансформации латентной инфекции в манифестную [32].
Распространенность респираторного папилломатоза (РП) в различных странах остается недостаточно изученной. При исследовании данной патологии в Дании (охвачено осмотром около 50% населения) установлено, что частота папилломатоза гортани составляет 3,84 наблюдения на 100 000 населения в целом; у детей — 3,62, взрослых — 3,94 на 100 000 [32, 33]. В США ежегодно регистрируют около 2500 новых случаев РП у детей (0,6—4,3 на 100 000) и 3600 случаев у взрослых (1,6—3,8 на 100 000) [32, 34]. Причем с 1979 по 2009 г. частота новых случаев возросла с 0,4 до 3,21 на 100 000 среди лиц государственного медобслуживания и 1,98 на 100 000 среди частного [35]. Отечественная статистика данными о частоте распространенности РП не располагает. Согласно данным белорусских исследователей, частота новых случаев ЮРП в Республике Беларусь за последнее десятилетие возросла в несколько раз, причем большинство из пациентов неоднократно проходят стационарное лечение (в течение года — от 2 до 7 раз) [36].
Папилломатозом гортани лица обоих полов страдают с одинаковой частотой. РП может возникать как в детском, так и во взрослом возрасте: в литературе приводятся сведения о врожденном папилломатозе гортани [36] и о возникновении заболевания в возрасте 84 лет [31, 33]. По данным Ю.Л. Солдатского и соавт. [31], более чем у 75% больных симптомы возникают до 5-летнего возраста, а пик заболеваемости приходится на детей первого (22,8%) и второго (23,6%) годов жизни.
В настоящее время существуют работы, посвященные связи риска развития папилломатоза гортани у детей с особенностями материнских факторов. В исследовании K. Shah и соавт. [37] показано, что для детей с ЮРП характерна триада таких материнских факторов, как первые вагинальные роды и возраст матери до 20 лет. В. Wiatrak и соавт. [38] отмечают низкую частоту заболеваемости папилломатозом гортани у детей, рожденных путем операции кесарева сечения. В нескольких зарубежных исследованиях продемонстрировано, что до 60% матерей детей, больных ЮРП, имели генитальные папилломы, а по данным M. Silvergberg и соавт. [39], наличие генитальных папиллом у женщин во время беременности повышает риск развития РП у рожденных ими детей в 200 раз. Таким образом, вышеперечисленные исследования также подтверждают теорию о роли перинатальной передачи вируса в развитии ЮРП.
Имеется мнение, что активации вируса и развитию РП у ребенка может способствовать дисфункция иммунной системы [7, 8, 12, 40]. Однако полностью механизм активации ВПЧ до настоящего времени не изучен, хотя известно, что важную роль в этом процессе играет клеточное звено иммунитета. Отмечено снижение абсолютного числа Т- и В-лимфоцитов, уменьшение процентного содержания Т-лимфоцитов (в основном за счет Т-супрессоров) при одновременном увеличении относительного содержания В-лимфоцитов [32, 41]. Изменения со стороны факторов гуморального иммунитета наиболее выражены у детей с распространенной формой заболевания: у больных в возрасте до 6 лет отмечается снижение уровня IgG и IgA, а у пациентов старшего возраста наряду со снижением IgG выявлено повышение уровня IgM [42].
Учитывая важную роль иммунной системы, многие авторы придают значение генетическим и иммунологическим факторам риска как в развитии РП, так и в определении прогноза тяжести заболевания. В исследовании, включающем 2296 случаев ЮРП, факторами риска развития данной патологии были наличие конкретных аллелей человеческого лейкоцитарного антигена II и иммунные факторы ответа, а предикторами тяжести заболевания — 11-й генотип вируса и более молодой возраст дебюта ЮРП. Однако многие авторы сходятся на том, что только фактор наличия генитальных кондилом у матерей всегда связан с развитием папилломатоза гортани у детей. Все изучаемые генетические и иммунологические факторы, лежащие в основе развития и клинического течения ЮРП, являются трудно управляемыми, поэтому предотвращение развития папилломатоза наружных половых органов у женщин детородного возраста может снизить риск развития этого тяжелого заболевания у рожденных ими детей [43].
Существует предположение, что иммунизация квадривалентной вакциной беременной женщины, которая имеет кондиломы или ВПЧ 6 и 11, приведет к выработке высокой концентрации нейтрализующих антител к вышеперечисленным генотипам, и эти антитела, переданные новорожденному, скорее всего будут защищать ребенка против развития ЮРП. Однако из-за низкой заболеваемости в группе риска детей довольно проблематично проверить эффективность материнской иммунизации для профилактики ЮРП [44]. Кроме того, несмотря на отсутствие данных, свидетельствующих о нежелательных воздействиях на беременность или на плод, адекватных и строго контролируемых исследований безопасности применения вакцины во время гестации не проводилось, что может стать еще одним препятствием для использования данного метода у беременных пациенток.
Другим открытым вопросом в отношении персистенции папилломавирусов в верхних дыхательных путях является значение генотипа. По мнению подавляющего большинства ученых, основное этиологическое значение имеет инфицирование низкоонкогенными 6-м и 11-м генотипами вируса. Однако, учитывая широкое распространение других генотипов, в том числе и высокоонкогенных, не изучено, насколько опасна персистенция данных вирусов, имеющих доказанный высокий канцерогенный потенциал, в отношении не только ЮРП, но и онкологических заболеваний рото- и гортаноглотки у детей.
Несмотря на невысокую частоту ЮРП, рассматриваемая проблема имеет огромные масштабы физического, психологического и экономического бремени, что подтверждают следующие цифры. По данным канадских ученых, 243 пациента с ЮРП для контроля симптомов заболевания были подвержены 3021 хирургической процедуре. Кроме того, инвазивный характер ЮРП имеет сложные последствия для здоровья и благополучия детей, а также их семей. Родители часто имеют труднопреодолимое чувство вины, а дети, как правило, становятся жертвами грубых комментариев и физических посягательств со стороны других детей [35].
Таким образом, приведенные в обзоре литературы сведения указывают, что, несмотря на доказанную этиологическую причастность 6-го и 11-го генотипов ВПЧ к возникновению ЮРП, патогенетические механизмы развития указанного патологического процесса изучены недостаточно. В связи с этим установленные дополнительные сведения и знания о повышенном риске развития ВПЧ-ассоциированных заболеваний верхних дыхательных путей у детей, рожденных от женщин с генитальной папилломавирусной инфекцией, требуют активного взаимодействия специалистов различного профиля, что является основанием для более полноценного выявления, лечения и профилактики указанной патологии у различных категорий пациентов.
Врожденная пневмония – это воспалительный процесс, который возникает в легком внутриутробно и/или во время родов и клинически проявляется течение первых 72 ч жизни ребенка. Вследствие воспалительного процесса возникают нарушения как свободной проходимости дыхательных путей, так и газообмена и перфузии. Эти нарушения могут значительно изменить газовый обмен и клеточный метаболизм во многих жизненно важных тканях и органах. Ситуация осложняется тем, что воспалительный процесс развивается на фоне перестройки работы сердечно-легочной системы, связанной с переходом от внутриматочной к внематочной жизни, что является серьёзным испытанием для незрелого организма, особенно в случае преждевременного рождения ребенка.

Лёгкие являются «критичным» органом, так как сразу после рождения, при отделении плода от плаценты осуществляют газообмен. Для того, чтобы предотвратить попадание микроорганизмов в бронхо-легочную систему существуют различные защитные механизмы, которые у плода и новорожденного отсутствуют или функционируют неэффективно, приводя к более частым повреждениям и последующему нарушению нормальной структуры лёгкого и его функций, так как созревание бронхо-легочной системы продолжается после рождения.
У новорожденных детей слизистая дыхательных путей обычно стерильна при рождении, в последующем происходит заселение микроорганизмами матери и окружающей среды. Инфицирование плода обычно происходит одним из трёх путей – через плаценту, с инфицированной амниотической жидкостью или с содержимым родовых путей.
Особенностью иммунной системы новорожденного является то, что действие многих компонентов иммунитета запаздывают, иммунный ответ наступает медленнее, чем в последующие возрастные периоды.
Возбудители пневмоний у новорожденных существенно отличается от других возрастных периодов. При внутриутробном пути инфицирования особое значение имеет цитомегаловирусная, герпетическая инфекции, краснуха, туберкулез, сифилис, стрептококкам группы В, кишечная палочка, анаэробные бактерии, хламидии, микоплазма, уреаплазма, цитомегаловирус, гемофильная палочка, листерии.
Повышенный риск развития врождённой пневмонии при наличии следующих факторов:
- преждевременные роды,
- преждевременный разрыв плодных оболочек,
- лихорадка (температура тела у матери более 38 o C),
- болезненность матки,
- мутные амниотические воды с неприятным запахом,
- инфекционно-воспалительные заболевания уро-генитального тракта
- рождение детей с признаками инфекционного процесса в анамнезе,
- признаки внутриутробного страдания плода,
- тахикардия плода,
- наличие мекония в амниотической жидкости.
У новорожденных труднее, чем у более старших детей, выявить те типичные клинические проявления, которые хорошо известны педиатрам (изменения перкуторного тона, хрипы, крепитация).
Ранние клинические симптомы, как правило, неспецифичны, и проявляются дыхательными расстройствами (одышка, апноэ, раздувание крыльев носа, втяжение грудной клетки, «хрюкающее» дыхание, нарастание проявлений дыхательной недостаточности). Отмечается слабое сосание во время кормления, цианоз, угнетение центральной нервной системы или, наоборот, возбудимость, нарушение регуляции температуры тела, признаки общего инфекционного токсикоза, такие как серый цвет кожи, желтуха, появление сыпи, кровоточивость.
Часто дети рождаются в критическом состоянии, требующем проведения реанимационных мероприятий. Кашель может отсутствовать или быть не выраженным, отмечается пенистое отделяемое изо рта. На фоне ослабленного дыхания выслушиваются влажные хрипы и/или крепитация. Клинический диагноз основывается на совокупности признаков, а также результатов рентгенографических, микробиологических и лабораторных исследований (гематологические изменения и наличие признаков системной воспалительной реакции).
Для определения возбудителя проводится микробиологическое исследование крови, отделяемого из зева, трахео-бронхиального аспирата и в настоящее время является самым информативным; идентификация грибов, вирусов, U urealyticum и других небактериальных возбудителей требует использования специальных методов -
молекулярно-биологических (полимеразная реакция в режиме реального времени и проведение сиквенирования), масспектрометрии - принципиально нового метода диагностики инфекций. При помощи этого метода можно определить не установленные виды микроорганизмов с определением резистентности к антибиотикам.
Серологические методы могут прояснить состояние врождённой пневмонии при некоторых инфекциях, например цитомегалии, герпесвирусов, токсоплазмозе, сифилисе и др. Для определения маркеров системной воспалительной реакции проводится клинический анализ крови, мочи, а также количественные измерения С-реактивного белка, прокальцитонина, цитокинов (интерлейкин-6).
Все новорожденные дети с наличием пневмонии должны проходить лечение в условиях отделения патологии новорожденных и недоношенных детей, если требуется проведение респираторной поддержки – в условиях отделения реанимации и интенсивной терапии новорожденных. При необходимости дыхательной поддержки по показаниям - проведение традиционной ИВЛ, неинвазивной (бифазик, назальная СРАР).
Противомикробная терапия при неизвестном возбудителе проводится антибиотиками, которые обеспечивают значительную противомикробную эффективность против патогенов, которые обычно вызывают серьёзную инфекцию в первые дни жизни или при предполагаемом возбудителе у конкретного пациента. При определении возбудителя и его чувствительности проводится целенаправленная антибактериальная терапия. Иммунотерпия проводиться строго по показаниям и предпочтение отдается обогащенным иммуноглобулинам поколения.
Для успешного лечения пневмонии очень важно правильное вскармливание ребенка, обеспечивающее его потребности в калориях и пищевых ингредиентах. При тяжелом течении пневмонии требуется проведение внутривенного полного или частичного парэнтерального питания с включением аминокислот, жировых эмульсий, микроэлементов. При возможности энтерального питания, предпочтительно грудное вскармливание, или вскармливание сцеженным грудным молоком. В случае отсутствия молока назначается адаптированная молочная смесь.
После выписки из неонатологического стационара родители должных обратить внимание на следующую информацию:
Читайте также:

