Половая жизнь после лечения уреаплазмы
Обновлено: 07.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.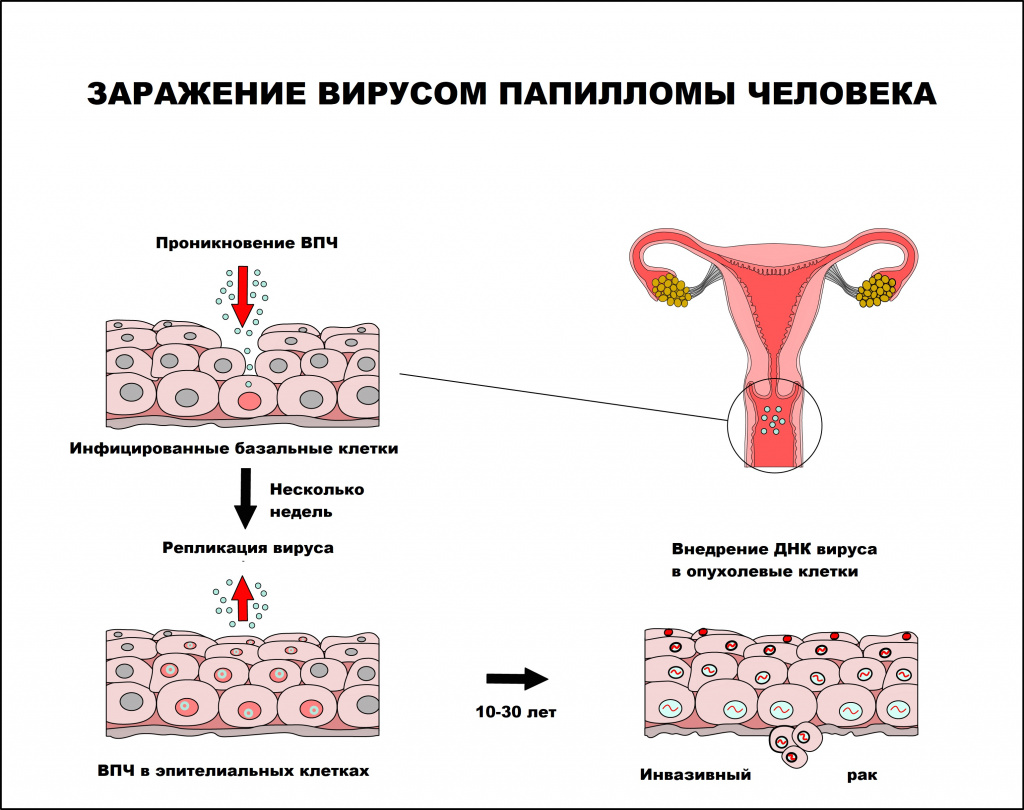
Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Пап-тест направлен на выявление рака шейки матки на ранних стадиях. С помощью него можно также обнаружить предраковые клетки и активный ВПЧ. Для результатов, отклоняющихся от нормы, есть различные классификации, но самая распространенная - это атипичные клетки плоского эпителия неопределенного значения (ASCUS).
Хроническую инфекцию можно диагностировать путем повторного тестирования на определение ДНК ВПЧ.
Определение ДНК вируса папилломы человека (ВПЧ) 6, 11, 44 типа (HPV 6, 11, 44) в соскобе эпителиальных клеток урогенитального тракта методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». ВПЧ 6, 11, 44 типов – представители многочисленного.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Уреаплазмоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Уреаплазмоз – заболевание, вызываемое некоторыми видами уреаплазм (Ureaplasma urealyticum и Ureaplasma parvum) и поражающее мочеполовую систему.
ВОЗ ежегодно фиксирует по всему миру увеличение числа случаев доказанных инфекций, передающихся половым путем. Растет и число комбинированного инфицирования (когда в анализе выявляется несколько возбудителей), что значительно усложняет и диагностику, и течение самого заболевания, и его лечение. В случае с уреаплазмозом барьерная контрацепция (использование презервативов) – один из самых эффективных методов профилактики заболеваний, передающихся половым путем.
Причины появления уреаплазмоза
Уреаплазмы – микроорганизмы, склонные к внутриклеточному паразитированию, что обуславливает определенные нюансы в лечении вызываемого ими заболевания.
- Беспорядочные половые связи и незащищенный секс.
- Несоблюдение правил личной гигиены.
- Использование чужих гигиенических принадлежностей.
- Состояния, ведущие к снижению иммунитета (как местного, так и общего): вирусные заболевания, переохлаждения, стрессовые ситуации, несбалансированное питание и неблагоприятные условия среды, вредные привычки, воздействие радиации, бесконтрольное применение гормональных препаратов или антибиотиков.
- Половой путь является самым распространенным способом передачи этой инфекции. В 20–40% случаев заболевание не проявляет себя никакими симптомами, в таких ситуациях человек является переносчиком и распространителем патогенных микроорганизмов.
- Вертикальный путь – от инфицированной матери к ребенку, в том числе при попадании микроорганизмов в околоплодные воды или при прохождении плода по родовым путям.
- Наименее доказанным является контактно-бытовой путь передачи инфекции: в бассейнах, через сиденья унитазов, через общие предметы гигиены.
По возбудителю:
- вызванный Ureaplasma urealyticum (условно-патогенным микроорганизмом), его присутствие в организме, не выходящее за пределы нормальных значений, лечения не требует;
- вызванный Ureaplasma parvum требует назначения терапии.
По длительности течения:
У мужчин уреаплазмы вызывают появление следующих симптомов:
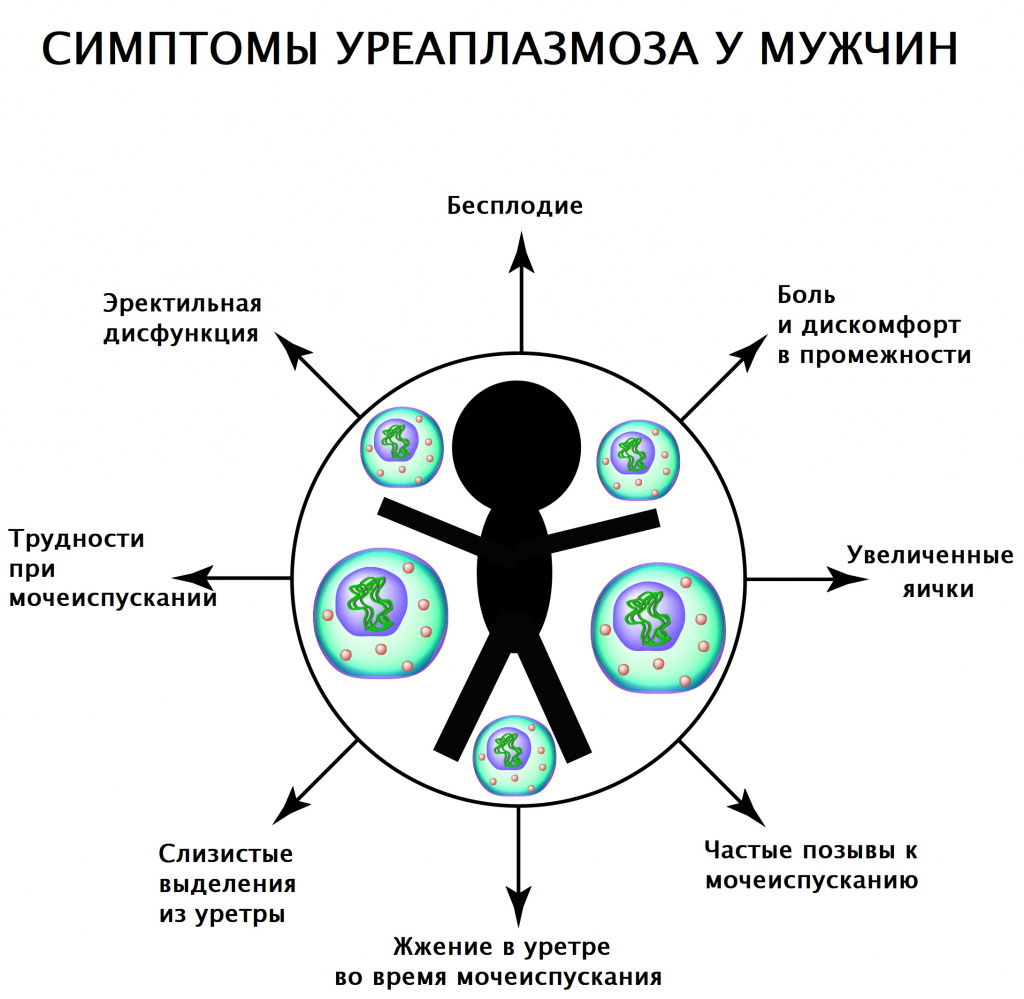
Воспаление мочеиспускательного канала (уретрит), проявляющееся дискомфортом и неприятными ощущениями в уретре, жжением и резью при мочеиспускании, а также во время полового акта и эякуляции.
Необильные слизистые выделения из уретры, более выраженные после ночного сна или долгого воздержания от мочеиспускания.
Орхит, эпидидимит – воспаление яичек, проявляющееся ощущением распирания и дискомфорта в них, развивается в случаях тяжелого течения инфекции.
Простатит возникает при склонности инфекции к хронизации и сигнализирует о том, что уреаплазмы активно распространяются по мочеполовой системе. Проявляется болезненностью в области промежности, снижением полового влечения, нарушением и ухудшением эрекции.
При отсутствии должного лечения вызывает образование спаек в мочеполовых путях, что приводит к нарушению мочеиспускания и бесплодию.В редких случаях может наблюдаться клиническая картина ангины (боль в горле при глотании и в покое) в результате попадания уреаплазм на слизистую глотки при орально-генитальном сексе.
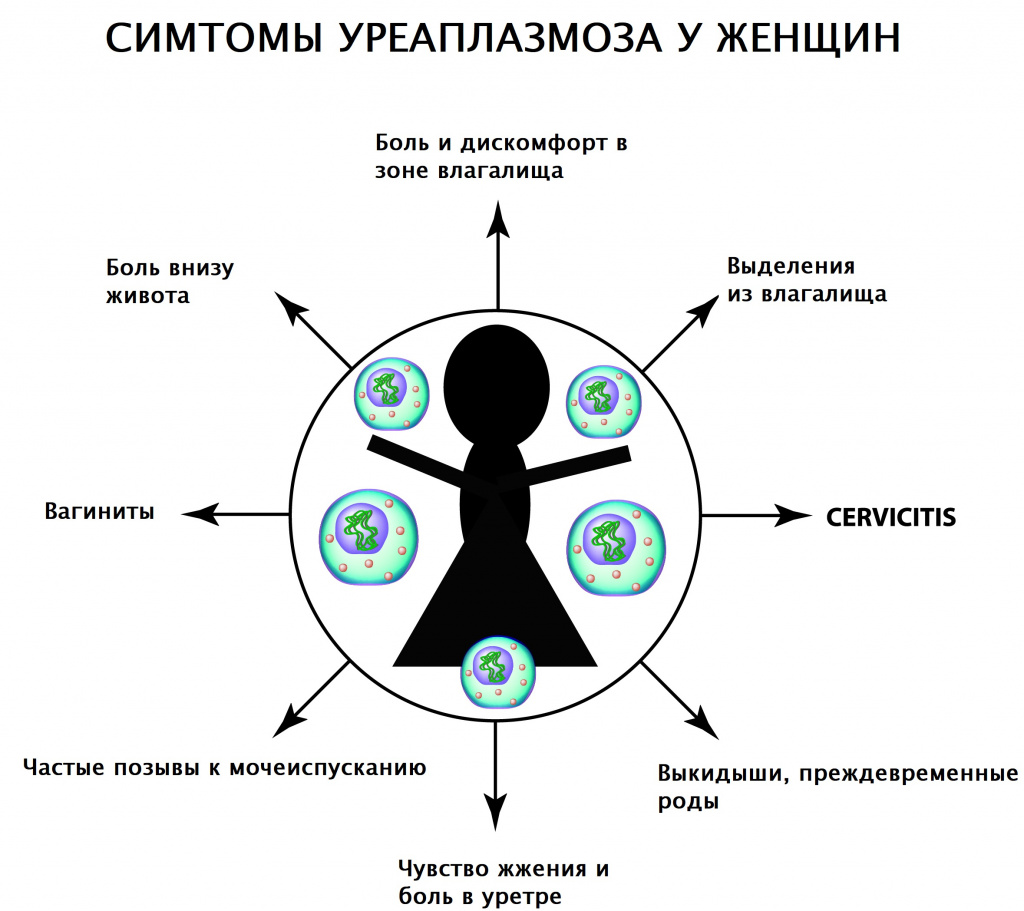
У женщин наблюдаются следующие симптомы заболевания:
Резь и жжение при мочеиспускании могут свидетельствовать о развитии уретрита.
Выделения из влагалища скудные, слизистые, частые позывы к мочеиспусканию.
Из-за механического раздражения воспаленной слизистой влагалища половой акт становится болезненным, возможно появление кровянистых выделений после него.
В случаях проникновения инфекции в матку и маточные трубы появляются болезненные ощущения внизу живота.
Боль в горле, напоминающая ангину, возникает в случае проникновения инфекции на слизистую горла при орально-генитальном контакте.
Диагностика уреаплазмоза
Для постановки диагноза необходимо определить ДНК уреаплазм в различных биосредах: в моче, секрете простаты.
Определение ДНК уреаплазмы Ureaplasma urealyticum в соскобах эпителиальных клеток урогенитального тракта методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». В настоящее время уреаплазмы принято считать условно-патогенными микробами. Уреаплазмы.
Определение ДНК уреаплазмы Ureaplasma urealyticum в моче методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». В настоящее время уреаплазмы принято считать условно-патогенными микробами. Уреаплазмы передаются при половых контактах, могут являтьс.
Определение ДНК уреаплазмы Ureaplasma urealyticum в эякуляте, секрете простаты методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени». В настоящее время уреаплазмы принято считать условно-патогенными микробами. Уреаплазмы передаются при половых к.
Уровень IgG является маркером перенесенной или текущей уреаплазменной инфекции.
Маркёр текущей или перенесённой в прошлом инфекции Ureaplasma urealyticum. Ureaplasma urealyticum (от лат. urea – мочевина) – мелкие, не имеющие клеточной стенки, размножающиеся простым делением бактерии, относящиеся к роду Ureaplasma семейства Mycoplasmataceae (Микоплазмы). Как и другие мико.
Для своевременной диагностики изменения состава микрофлоры мочеполовой системы в патологическую сторону разработаны комплексы анализов.
№ 3020 Исследование микробиоценоза урогенитального тракта (ИНБИОФЛОР)Предлагаемый комплекс состоит из нескольких отдельных профилей для скрининговой оценки состава и состояния части микрофлоры слизистых оболочек мочеполовой системы и мониторинга эффективности проводимой терапии. Профили имеют разную клиническую направленность, можно использовать их все или по отдельн.
При доказанном уреаплазмозе проводится не только лечение, но и дополнительная диагностика для предотвращения осложнений, самым частым из которых является бесплодие. В таких случаях врачи прибегают к компьютерной томографии или УЗИ органов малого таза, оценивают проходимость маточных труб, определяют гормональный фон женщины.
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
Гистеросальпингография представляет собой способ исследования матки и маточных труб после введения контрастного вещества. Исследование позволяет определить проходимость маточных труб и состояние слизистой оболочки матки, а также обнаружить патологические изменения, в том числе доброкачественные и злокачественные новообразования.
У мужчин проводится УЗИ простаты, спермограмма, в случаях выявления аденомы – с определением остаточной мочи и уровня ПСА.
Материал для исследования Эякулят, собранный путем мастурбации в стерильный контейнер. Материал должен быть доставлен в медицинский офис ИНВИТРО в течение одного часа после его получения. Контейнер с биоматериалом необходимо транспортировать при температуре 36-37 °С. .
Исследование ткани предстательной железы и состояния мочевого пузыря с целью выявления патологий мочеполовой системы.
Довольно часто ревматологи диагностируют уретро-окуло-синовиальный синдром, проявляющийся одновременным поражением глаз, суставов и слизистой мочеиспускательного канала. При этом иммунитет активно вырабатывает антитела к патогенным бактериям, эти антитела начинают распознавать как патологические клетки нормальных тканей организма. В результате возникает аутоиммунное воспаление в суставах (в одном или в нескольких), конъюнктиве и т.д. Критериями верификации диагноза, помимо клинической картины, служат связь с недавно перенесенной инфекцией (кишечной, половой или мочевой), характерные изменения в крови и выявление ДНК возбудителя.
Исследование используют в целях дифференциальной диагностики острых кишечных инфекций. Состав профиля: Shigella spp./Escherichia coli (Enteroinvasive Escherichia coli – EIEC) Salmonella spp. Campilobac.
№ 441-Р Общие обзорные исследования: бактериоскопические и культуральныеСинонимы: Urine Culture, Routine, quantitative. Aerobic Bacteria Identification. Antibiotic Susceptibility, Enlarged Testing. Краткое описание исследования «Посев мочи на микрофлору и определение чувствительности к расширенному спектру антимикробных препаратов» Данный метод включает в.
В сложных случаях возможно проведение рентгенографии или УЗИ суставов.
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
Ультразвуковое сканирование структуры крупных суставов и определение их функциональной активности.
К каким врачам обращаться
При появлении симптомов уреаплазмоза следует незамедлительно обратиться к гинекологу или урологу. Согласно рекомендациям Министерства здравоохранения обследование репродуктивной системы, как и любой другой, должно осуществляться ежегодно, независимо от наличия или отсутствия жалоб со стороны пациента. Лечение уреаплазмоза
Основной целью лечения является удаление возбудителя инфекции, купирование симптомов заболевания, профилактика осложнений. Для этого применяют антибиотики, противовоспалительные средства и препараты местного действия (глазные капли, вагинальные свечи и др.). При развитии бесплодия с поражением проходимости половых путей врачи могут прибегнуть к оперативному лечению – рассечению спаек.
При неэффективности данных мероприятий назначают проведение протоколов ЭКО или рекомендуют суррогатное материнство.
Хронический простатит может привести к развитию аденомы (доброкачественной опухоли) простаты.
Схема лечения уретро-окуло-синовиального синдрома включает назначение максимально эффективных антибиотиков (выбор осуществляется на основании лабораторных данных), противовоспалительных, симптоматических лекарственных средств и иммунных препаратов, а также в ряде случаев физиотерапевтическое лечение.
Лечение должно проводиться только под контролем врача, с верификацией диагноза и определением чувствительности микроорганизма к действию препаратов, с последующим контролем эффективности лечения.Осложнения
К серьезным осложнениям уреаплазмоза относятся невынашивание беременности, фетоплацентарная недостаточность плода, выкидыш на ранних сроках, инфицирование новорожденного, развитие внутриутробной пневмонии, являющееся угрозой для жизни ребенка, а также развитие бесплодия, как мужского, так и женского.
Развитие эндометриоза, сальпингита, сальпингоофорита относят к опасным для жизни осложнениям послеродового периода.
Присоединение другого возбудителя инфекции, усугубляющее течение настоящего заболевания и расширяющее спектр возможных осложнений.
Нарушение анатомической структуры мочевыводящих путей, развитие хронической задержки мочи и вовлечение в воспалительный процесс почек, мочеточников, мочевого пузыря.
Недостаточно полный или прерванный курс приема препаратов ведет к увеличению устойчивости возбудителей к лечению. Прием лекарственных средств, к которым данный микроорганизм нечувствителен, способствует его распространению по слизистым оболочкам.
Профилактика уреаплазмоза
Важным профилактическим условием является отсутствие беспорядочных половых связей, использование средств барьерной контрацепции, соблюдение правил личной гигиены.
Выявить заболевание на ранней стадии позволяет регулярное посещение врача, сдача мазков и соскобов на цитологию даже при отсутствии жалоб (особенно при наличии факторов риска).
При планировании беременности необходимо пройти комплексное обследование. В случае выявление инфекции (хронической, вялотекущей, латентной) проводится соответствующее лечение до момента оплодотворения, чтобы снизить риск негативного влияния на плод как самой инфекции, так и препаратов для ее лечения.
- Урология. Российские клинические рекомендации. Гэотар-Медиа, Москва. 2016. 496 с.
- Гависова А.А., Твердикова М.А., Тютюнник В.Л. Современный взгляд на проблему уреаплазменной инфекции. «Эффективная фармакотерапия. Акушерство и гинекология" №2 (18).
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Уреаплазма (Ureaplasma urealyticum) – условно-патогенный микроорганизм, который может вызвать воспалительный процесс в мочеполовых органах. У подавляющего числа женщин и мужчин уреаплазма не является причиной развития какого-либо патологического процесса, поэтому лечение не требуется.
Какими путями происходит заражение уреаплазмами?
Заражение уреаплазмами происходит при половом контакте с инфицированным партнёром. Уреаплазмами может заразиться ребёнок при прохождении через родовые пути матери (в прошлом анализы на уреаплазму не проводились).
Какие препараты достаточно применять для лечения уреаплазм у женщин и мужчин?
Достаточно принимать один индивидуально подобранный антибиотик в течение 10-14 дней [1]. В качестве вспомогательного лечения женщинам может быть назначен местный препарат (вагинальные свечи или таблетки). Для профилактики нарушений микрофлоры кишечника могут приниматься средства для профилактики/лечения нарушений микрофлоры кишечника (например, капсулы «Энтерол»). К сожалению, в России при лечении заболеваний, передаваемых половым путём распространена полипрагмазия – избыточное назначение лекарственных средств. Полипрагмазия сомнительна в плане повышения эффективности лечения, повышает риск развития побочных проявлений (в том числе в результате межлекарственных взаимодействий), ведёт к напрасным тратам денег на ненужные лекарства.
Какие часто назначаемые в России средства и методы бесполезно применять для лечения уреаплазмы у женщин и мужчин?
Бесполезно лечить уреаплазму различными иммуномодуляторами («Циклоферон», «Виферон», «Полиоксидоний» и пр.)
Повышается вероятность осложений от лечения уреаплазмы сразу несколькими антибактериальными препаратами.
В каких случая необходимо лечить уреаплазму у мужчин и женщин?
Согласно Клиническим рекомендациям Российского общества дерматовенерологов (и косметологов) [1], выделяют следующие показания к проведению лечения, направленному против Ureaplasma spp:
Следует учитывать, что различные лекарственные средства могут вызвать у некоторых пациентов серьёзные осложнения, поэтому назначение препаратов для лечения условно-патогенной уреаплазмы необходимо проводить только после тщательной оценки соотношения риска и пользы от лечения.
Какова основная цель лечения уреаплазмы?
Каким антибактериальным препаратом лучше всего лечить уреаплазму?
На выбор препарата (ежедневной дозы, кратности приёма и продолжительности лечения) влияет множество факторов (хронические заболевания, приём в настоящее время лекарственных средств, наличие беременности, эффективность предшествующего лечения и пр.) Согласно Клиническим рекомендациям Российского общества дерматовенерологов (и косметологов) [1], для лечения заболеваний, вызванных Ureaplasma urealyticum, достаточно принимать один антибиотик (отпускаемый из аптек только по рецепту врача), активным веществом которого является джозамицин (например, Вильпрафен) или доксициклин (например, Юнидокс Солютаб). Однако уреаплазма высокочувствительна и к некоторым другим антибиотикам, например, к азитромицину [2] (таб. Сумамед), а также к кларитромицину (таб. Клацид) и рокситромицину (таб. Рулид). Эффективность лечения уреаплазмы вышеперечисленными антибиотиками составляет (без использования иммуномодуляторов и других малоэффективных средств) не менее 88%. Cуществуют препараты, микробиологическая эффективность которых при лечении уреаплазмоза равна 100%, однако эти лекарственные средства назначаются только в том случае, когда другие препараты оказались неэффективны, так как имеют множество побочных действий. Подбор врачом антибиотика для лечения уреаплазмоза проводится индивидуально; самолечение может привести к непредсказуемым последствиям!
К каким антибактериальным препаратам чаще всего отмечается устойчивость уреаплазмы уреалитикум?
Установлено, что Ureaplasma urealyticum чаще всего резистентна (устойчива) к препаратам, активным веществом (указано в инструкции и на упаковке) которых является ципрофлоксацин (80,7%), офлоксацин (32,4%) и эритромицин (17,5%) [3].
Если у меня выявили уреаплазму, то нужно ли проведение обследование для обнаружения этого микроорганизма половому партнёру?
Когда и какие анализы нужно сдать после окончания лечения уреаплазмоза?
Установление излеченности заболеваний, вызванных уреаплазмой, проводится [1]:
- Через 14 дней после окончания антибактериального лечения – на основании данных микроскопического исследования биоматериала из уретры, влагалища и цервикального канала, культурального исследования;
- Не менее, чем через 1 месяц после окончания антибактериального лечения может быть проведено ПЦР-исследование для определения ДНК Ureaplasma spp.
Что делать в случае неэффективности при лечении уреаплазмы уреалитикум?
Дерматовенеролог в данном случае назначает другое антибактериальное средство, увеличивает длительность лечения до 14 дней. Если и после этого не будет эффекта, то необходимо провести специальный анализ – бактериальный посев (культуральное исследование) с определением чувствительности выделенных уреапплазм к современным антибактериальным препаратам.
Почему в одной лаборатории у меня выявили уреаплазму, а в другой – нет? У меня обнаружили уреаплазму, а у полового партнёра – нет?!
Результаты исследования на уреаплазму не дают 100% гарантии, что инфекция есть или её нет, анализы могут быть как ложноположительными, так и ложноотрицательными вследствие многих факторов, поэтому при установлении диагноза дерматовенеролог учитывает результаты нескольких анализов, а также данные физикального обследования. Основным методом диагностики уреаплазмы является ПЦР-исследование, на результаты которого, как и других анализов на мочеполовые инфекции, влияют многие факторы (качество забора и исследования биоматериала, условия хранения и транспортировки), поэтому важно сдавать анализы в лаборатории, где постоянно следят за качеством, соблюдать ряд требований перед сдачей анализов (в том числе обследоваться не ранее, чем через 1 месяц после окончания лечения антибактериальными препаратами, через 3 часа после последнего мочеиспускания, перед менструацией или через 1-2 дня после её окончания [1]).
Информация, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения, а также не может служить заменой очной консультации врача.
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Уреаплазмоз и секс
Заболеть уреаплазмозом может не каждый человек, так как в большинстве случаев, уреаплазма проявляет себя, как условно-патогенный микроорганизм.
Даже, если человек является носителем инфекции, он может заразить партнера при незащищенном половом контакте.

Уреаплазменная инфекция относится к семейству микоплазм.
Микроорганизмы поражают эпителий урогенитального тракта.
Их можно обнаружить в вагинальных выделениях, а также в сперме.
Если наличие уреаплазмы в организме считается нормой, то значит, она не опасна для организма и нет необходимости в лечении.
Микроорганизм можно сравнить с вирусами, так как он имеет способность с легкостью проникать в кровь, благодаря маленьким размерам и отсутствию клеточной стенки.
Основной путь инфицирования патогеном – половой, независимо от формы отношений между партнерами.
Уреаплазмоз относится к ИППП, поэтому секс с носителем инфекции или больным партнером является наиболее частой причиной инфицирования.
На этом основании, если у одного из партнеров обнаружена уреаплазма, то лечение должны проходить оба, даже если носителю инфекции кажется, что он здоров.
Почему необходимо исключить секс во время уреаплазмоза
Врачи не рекомендуют больным вступать в сексуальные отношения, особенно при явных признаках воспаления.
Причины, по которым вступление в половую связь ограничивается при наличии выраженных симптомов:
- при половом контакте происходит приток крови к гениталиям, что способствует распространению инфекции по организму
- во время оргазма усиление сокращений гладкой мускулатуры провоцирует распространение патогенов
- из-за повышенной чувствительности раздраженных тканей в результате воспаления может присутствовать болезненность
Уреаплазмоз: что это за заболевание
Заболевание уреаплазмозом представляет собой инфекционный процесс в урогенитальном тракте, спровоцированный условно-патогенным микроорганизмом – уреаплазмой.

При наступлении благоприятных условий патоген активизируется и способствует развитию воспаления.
Инфекция поражает у мужчин уретру, семенники и простату.
У женщин – мочеиспускательный канал, шейку матки и влагалище.
Состояния, при которых уреаплазменная инфекция начинает активно размножаться:
- Ослабление иммунных реакций, что нередко наблюдается после перенесенных острых инфекций
- При изменении кислотно-щелочного равновесия вагинальной микрофлоры, что связано с активизацией условно-патогенных микроорганизмов и угнетением жизнедеятельности лактобактерий
- Как следствие перенесенных ранее инфекций мочеполовой системы
- На фоне бесконтрольной антибиотикотерапии
- После введения ВМС
- На фоне или по окончании приема средств оральной контрацепции
Способы заражения уреаплазмозом
Заболевание передается, преимущественно, при половом контакте.
Важную роль при этом играет его разборчивость в половых партнерах.
Если человек склонен вступать в интимные отношения с первым встречным, то шансы заразиться ИППП возрастают во много раз.
Чтобы снизить риск инфицирования, необходимо использовать презерватив.
Существуют и другие пути проникновения инфекции в организм.
Если у полового партнера присутствуют симптомы воспаления мочеполового такта, то эти признаки должны стать предупреждающим сигналом.
Проявления заболевания характеризуются следующей симптоматикой:
- Появление урогенитальных выделений, которые носят слизисто-гнойный характер
- Во время мочеиспускания больной жалуется на наличие дискомфорта и сильной боли
- Может присутствовать болезненность в зоне промежности
- Наличие частых позывов к выделению мочи
- Во время полового контакта женщина ощущает дискомфорт, связанный с неприятными ощущениями во влагалище
В некоторых случаях признаки инфицирования могут быть слабо выраженными.
Если на симптомы, которые бывают при уреаплазмозе, не обращать внимания и продолжать заниматься сексом, то можно заразить полового партнера.
Передается ли уреаплазмоз, если партнеры занимаются оральным сексом
Часто партнеры, практикующие нетрадиционные формы полового контакта, не осознают, что уреаплазмоз может передаваться как при генитальном, так и при оральном сексе.
Так как в выделениях содержатся патогены, то при соприкосновении гениталий и полости рта микроорганизмы с выделениями могут инфицировать рот и глотку партнера.
Если через оральный секс патогенная флора человека, у которого выявлен уреаплазмоз, попадет на слизистую рта партнера, то у него может развиться тонзиллит и стоматит.
- При развитии тонзиллита больной будет жаловаться на боль и першение в горле. При осмотре врачом может наблюдаться увеличение миндалин, подчелюстных и шейных лимфатических узлов. Если температура и повысится, то не так высоко, как при ангине.
- Если развивается стоматит, то пациент будет жаловаться на жжение в полости рта, при осмотре слизистая рта и десны будут гиперемированы.

Можно ли при уреаплазмозе при отсутствии яркой симптоматики заниматься оральным сексом, зависит от того, как протекает воспалительный процесс.
Если признаки заболевания отсутствуют, то нет гарантии того, что не произойдет заражение партнера.
Риск инфицирования повышается, если слизистая полости рта воспалена или имеет микротравмы.
При наличии активной формы заболевания – ответ о возможности заниматься оральным и другими формами полового контакта должен быть отрицательным.
Даже в том случае, когда получают лечение оба партнера.
Интимные отношения между больными людьми способствуют вторичному инфицированию ЗППП.
При отсутствии патогенов у одного из партнеров повышаются шансы их подхватить.
Лечение уреаплазмоза
Независимо от того, где локализован очаг инфекции, при лечении преследуются следующие основные цели:
- Проведение терапевтического курса до тех пор, пока пациент не будет признан здоровым
- Исключение признаков воспалительного процесса в лабораторных анализах
- Проведение мероприятий, направленных на предотвращение рецидива
- Предупреждение негативных последствий патологии
Для врача имеет важно выполнение всех пунктов.
Так как при лечении уреаплазмоза, даже при отсутствии жалоб после начала терапии, секс может послужить причиной развития осложнений восходящим путем.
Принципы терапии заболевания, как и при всех ИППП.
Обязательно лечиться должны оба партнера.

Применяются препараты широкого спектра действия, так как уреаплазмоз нередко соседствует с другими ЗППП.
- Чаще всего, врачи назначают: Джозамицин или Доксициклин. Не менее эффективны в борьбе с уреаплазменной инфекцией: Рифампицин, Эрициклин, Гентамицин.
- Если инфекции сопутствуют трихомонады или хламидии, то дополнительно назначают Метронидазол, Диуцифон, Пирогенал.
Можно ли заниматься сексом, если проходишь лечение уреаплазмоза?
Специалисты говорят, что занятия сексом в период прохождения терапии лучше исключить.
Уреаплазменная инфекция передается во время половой близости, независимо от того традиционная это форма отношений или нетрадиционная.
Заболевание может возникнуть после анально-генитального или орально-генитального секса.
Не исключено заражение после обычного поцелуя, если в полости рта имеются ранки, ссадины или кариозные зубы.
Во время лечения уреаплазмоза врачи запрещают половые контакты, как минимум, секс придется ограничить до окончания приема лекарств обоими партнерами.

Курс приема антибактериальных препаратов может составлять от десяти дней до месяца.
Затем, спустя месяц после последнего приема препарата при лечении уреаплазмоза, надо будет пройти контрольную диагностику, и если результат будет отрицательным, только после этого можно будет заниматься сексом.
Поддерживающая терапия при уреаплазмозе
Как правило, к 5-му дню жалобы больного на наличие дискомфорта исчезают, и человек чувствует себя нормально, хотя продолжает проходить курс терапии.
Лечение будет продолжаться до тех пор, пока контрольные анализы не покажут, что патогенов в организме больше нет.
После проведенного лечения уреаплазмоза, когда все результаты исследований будут отрицательными у обоих партнеров, доктор разрешит секс.
Особенности протекания заболевания в том, что при полном отсутствии симптоматики в любое время может возникнуть рецидив.
Поэтому к антибактериальному курсу добавляются:
- Иммуномодулирующая терапия
- Витаминотерапия
- Средства, оказывающие общеукрепляющий эффект
- Симптоматическое лечение
Их продолжают еще некоторое время после окончания антибактериальной терапии.
Также периодически проводятся лабораторные исследования, которые позволяют вовремя отследить возникновение рецидива.
Диагностика уреаплазмоза
Из-за того, что инфекция часто протекает скрыто, и больной может не подозревать, что он инфицирован, народ должен привлекаться к диагностическим мероприятиям.
Показаниями к обследованию являются:
- Наличие у человека признаков воспаления урогенитальной системы
- Женщины с отягощенным акушерским анамнезом
- Если семейная пара неспособна зачать ребенка
- Все половые партнеры, с которыми был в контакте инфицированный. В этом случае, обследованию подлежат все, кто вступал с ним в незащищенный контакт в течение последних месяцев до того, как был выявлен заболевший
На основании опроса и первичного осмотра доктор не имеет полномочий для постановки точного диагноза.
Окончательный диагноз может быть поставлен только после получения заключения из лаборатории о наличии у пациента данной патологии.
Проводятся следующие исследования:
- Исследуются мазки из уретры методом микроскопии
- Проводится микроскопический анализ мазков из влагалища и шейки матки
- Мазки отправляются в бактериологическую лабораторию для культуральной диагностики. Проводится посев биоматериала на питательные среды. Затем по наличию выросших колоний определяют разновидность возбудителя и исследуют, как он реагирует на антибиотики. Таким образом, подбирают эффективные антибиотики, которые помогут уничтожить инфекцию.
- Метод ПЦР. Проводится диагностика биоматериала на предмет наличия в нем фрагментов генетического материала возбудителя инфекции.
Что касается анализов на наличие антител, то они могут не дать результата.
Так как уреаплазмы являются естественными обитателями организма многих людей, и могут быть выявлены даже у здоровых пациентов.
В чем опасность уреаплазменной инфекции
Чаще всего, микроорганизм никак о себе не заявляет.
Если у человека иммунитет на высоте, а также нет хронических инфекций, то болезнь не развивается.
В связи с этим, доктора не считают наличие уреаплазмы в анализе патологией, если результат исследования не показывает наличия других патогенов.
Развиваясь в женском организме, уреаплазма может спровоцировать наличие таких осложнений, как:
- Сильную боль перед началом и во время месячных, а также отсутствие цикличности
- Обильные выделения, сопровождающиеся неприятным запахом
- Появление эрозии на шейке матки
- Развитие грибковой инфекции с поражением матки и придатков, органов, расположенных в полости малого таза
У сильного пола к числу осложнений уреаплазмоза относят уретрит, эпидидимит, простатит.
Профилактика негативных последствий уреаплазмоза
Заболевание уреаплазмозом может стать причиной такого осложнения, как бесплодие.

Связано оно с тем, что воспалительный процесс способствует склеиванию маточных труб, а также у мужчин вызывает гибель спермогенного эпителия.
Поэтому своевременное обращение к специалисту при появлении подозрений на уреаплазмоз может помочь избежать появления данной проблемы.
При инфицировании заболевший должен соблюдать правила личной гигиены, чтобы не заразить окружающих.
Также пользоваться индивидуальными средствами гигиены: полотенцем, губкой для купания и т.д.
Сексуальные отношения при уреаплазмозе должны носить только традиционный характер с обязательным использованием презерватива.
При подозрении на уреаплазмоз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:

